Наши решения
Отсутствие результатов поиска
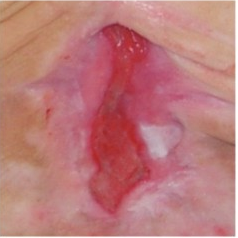
Уход за раной
(…)в Польше, встречаются у более чем полмиллиона людей. Если учесть членов семьи и опекунов, которые заботятся о таких людях, то эта цифра возрастет примерно до 1,5 миллиона человек (…)
 Понятие „раны” чаще всего ассоциируется с резаными и колотыми ранами, и в этом свою роль сыграли криминал, детективные романы и боевики. Подобные раны, хоть и требуют профессионального лечения, заживают достаточно быстро. Намного труднее лечить труднозаживающие раны, которые, как например в Польше, встречаются у более чем полмиллиона человек. Если учесть членов семьи и опекунов, которые заботятся о таких людях, то эта цифра возрастет примерно до 1,5 миллиона человек. Все эти люди непосредственно связаны с проблемой лечения труднозаживающих ран.
Понятие „раны” чаще всего ассоциируется с резаными и колотыми ранами, и в этом свою роль сыграли криминал, детективные романы и боевики. Подобные раны, хоть и требуют профессионального лечения, заживают достаточно быстро. Намного труднее лечить труднозаживающие раны, которые, как например в Польше, встречаются у более чем полмиллиона человек. Если учесть членов семьи и опекунов, которые заботятся о таких людях, то эта цифра возрастет примерно до 1,5 миллиона человек. Все эти люди непосредственно связаны с проблемой лечения труднозаживающих ран.
Лечение труднозаживающих ран, таких как пролежни, диабетическая стопа или послеожеговые раны, длятся месяцами. Это обременительно для членов семьи и тяготит самого больного. Данная статья рассматривает современный метод лечения труднозаживающих ран во влажной среде, основанный на правилах, разработанных учеными.
Говоря о современном лечении труднозаживающих ран, мы не умаляем значение традиционных способов перевязки. Традиционная перевязка из марли, бинты и пластыри это хорошие методы. Никто и не спорит, что эта перевязка является эффективной при ранах колотых, резаных, огнестрельных. В таких случаях рекомендуются стерильная марлевая повязка и пластыри.
ЭФФЕКТИВНОЕ ЛЕЧЕНИЕ ТРУДНОЗАЖИВАЮЩИХ РАН
Уже 40 лет назад определены условия, способствующие лечению труднозаживающих ран (таких как пролежни, ожоги, диабетическая стопа). Оказывается, труднозаживающая рана заживет быстрее в определенных условиях:
- влажная раневая среда – благоприятствует натуральному процессу очищения раны (аутолизу), регенерирует поврежденные ткани, снижает болевые ощущения. Благодаря этому, рана заживает на 50% быстрее;
- сниженный уровень pH – снижая pH, увеличивается кислотность раневой среды, а это препятствует размножению бактерий;
- непроницаемая изоляция раны (окклюзия) – защищает рану от риска инфицирования. Использование повязок из специальных полиуретановых губок защищает рану также от механических повреждений;
- постоянная температура – удержание постоянной темепературы на уровне ок. 37°C ускоряет деление клеток, а следовательно регенерацию поврежеднных тканей.
 ХАРАКТЕРИСТИКА ИДЕАЛЬНОЙ ПОВЯЗКИ
ХАРАКТЕРИСТИКА ИДЕАЛЬНОЙ ПОВЯЗКИ
Продолжая исследования Георга Винтера от 1962 г., Вильям Тунер собрал и обобщил результаты, которые представил в 1979 г. опредеив характеристики идеальной повязки. С точки зрения В. Тунера, повязка, которая, базируется на современной (влажной) модели лечения ран обладает следующими свойствами:
- удерживает соответствующий уровень влажности на поверхности раны,
- удаляет излишек экксудата и токсических компонентов,
- термически изолирует рану,
- является воздухопроницаемой,
- не пропускает бактерии и микроорганизмы,
- не содержит токсических частиц и субстанций,
- защищает новообразованные ткани,
- легко удаляется с поверхности раны, не вызывает повреждений.
Повязки, которые отвечают вышеперечисленным требованиям, создают влажную раневую среду, что благоприятствует заживанию раны. Благодаря этому, рана заживает на 50% быстрее, боль ощущается в меньшей степени, сводится к минимумум риск заражения.
Почему, несмотря на широкий выбор современных специализированных повязок, трудно выбрать подходящую?
Парадоксальным является факт, что широкий выбор повязок породил трудности их правильного подбора. При этом результаты лечения или же их отсутствие напрямую зависят от правильного выбора повязки.
Понимание процессов, происходящих в ране привело к тому, что появились повязки, предназначенные для определенных задач, что в результате привело к разработке большого количества различных специальных повязок.
КАК ПОДОБРАТЬ ПОВЯЗКУ?
Выбор повязки должен быть основан на двух основных критериях – нужно помнить, что в современного подходе к лечению ран «во влажной среде», не существует универсальной повязки, которая была бы одинаково хороша и эффективна для каждой раны. Второй критерий это тщательный анализ состояния раны и подбор оптимальной повязки.
Для того, чтобы облегчить выбор повязки, мы можем воспользоваться классификацией ран, разработанной на основе анализа процессов, происходящих в ране, а также «цветной матрицей» оценки состояния раны.
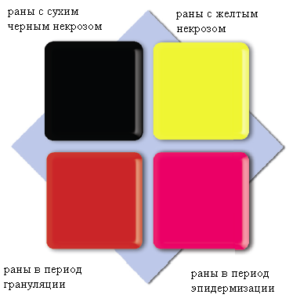
«Цветная матрица» состоит из четырех цветов соответственно приписанных к определнным стадиям заживления раны.
Подбор повязки, после идентификации типа раны по определенному цвету, становится проще, так как такие раны характеризуются схожими особенностями, а также требуют одинакового процесса лечения.
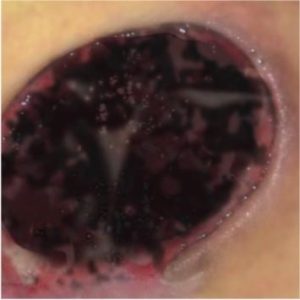
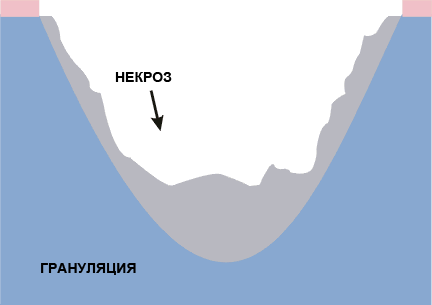
РАНА „ЧЕРНАЯ” – НЕКРОЗ (наличие сухих некротических масс)
Черный цвет раны означает раны с сухим некротическим струпом. Раны с черным некрозом требуют увлажнения некротической ткани и стимуляции процесса естественного очищения раны.
ЦЕЛЬЮ ЛЕЧЕНИЯ ЯВЛЯЕТСЯ:
- удаления черного некроза (сухих некротических масс, некротического струпа)
ХАРАКТЕРИСТИКА РАНЫ:
- обезвоженная, мертвая ткань
- некроз покрывает рану полностью или же частично
- уровень экксудата – небольшой (до того момента, пока некроз не видоизменится в жидкое выделяемое и отделится от здоровой ткани)
- мертвая ткань задерживает процесс заживания – является источником инфекции здоровой ткани, является барьером для образования новых тканей
ДЕЙСТВИЯ:
- обязательное удаление некроза хирургическим способом или путем аутолиза (естественного очищения в условиях влажной среды)– сохранения влажной раневой среды
- повязка, которая соответствует этому типу ран — гидрогелевая повязка Medisorb G. Она эффективно удаляет некротическую ткань и впитывает излишек экссудата вместе с растворенной некротической тканью.
РЕКОМЕНДУЕМАЯ ПОВЯЗКА
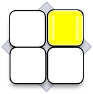
РАНА „ЖЕЛТАЯ” – ЗАМЕТНАЯ РАСПЛЫВАЮЩАЯСЯ НЕКРОТИЧЕСКАЯ ТКАНЬ
Желтый цвет в матрице означает раны с обильным количеством гноя и расплавленной некротической
ткани. Желтые раны требуют поглощения излишка экссудата вместе с остатками некротических масс.
ЦЕЛЬЮ ЛЕЧЕНИЯ ЯВЛЯЕТСЯ:
- удаление некротических масс и подготовка дна раны к процесу грануляции
ХАРАКТЕРИСТИКА РАНЫ:
- рана кремово-желтого цвета, волокнистая
- уровень экксудата: высокий, средний, реже низкий
ДЕЙСТВИЯ:
- удержание влажной раневой среды
- контроль над уровнем выделяемого
РЕКОМЕНДУЕМЫЕ ПОВЯЗКИ:
- Medisorb A – глубокие раны с высоким или средним уровнем экксудата
- Medisorb P – поверхностные раны со средним уровнем экксудата
- Medisorb P PLUS – поверхностные раны с довольно высоким уровнем экксудата
- Medisorb H – раны со средним или низким уровнем экксудата
- Medisorb G – зараженные раны с низким уровнем экксудата (способствует очищению раны посредством удаления увлажненной некротической ткани вместе с микроорганизмами)
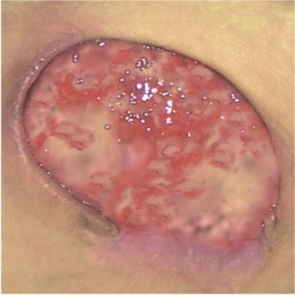
РАНА „КРАСНАЯ” – С ЗАМЕТНЫМИ ГРАНУЛЯЦИЯМИ
Красный цвет означает раны, находящиеся в фазе грануляций.
ЦЕЛЬЮ ЛЕЧЕНИЯ ЯВЛЯЕТСЯ:
- удержание влажной раневой среды, благоприятствующей грануляции
- контроль над уровнем выделяемого
ХАРАКТЕРИСТИКА РАНЫ:
- рана ярко красного цвета, влажная
- неровная поверхность раны
- деликатная ткань, чувствительна к боли, легко подвержена инфецированию
РЕКОМЕНДУЕМЫЕ ПОВЯЗКИ:
- Medisorb A, Medisorb P или Medisorb P PLUS – раны с высоким или средним уровнем экксудата
- Medisorb H – раны со средним или низким уровнем экксудата
- Medisorb G – зараженные раны с низким уровнем экксудата (способствует очищению раны посредством удаления увлажненной некротической ткани вместе с микроорганизмами)
- Medisorb A — в случае заражнных ран с высоким уровнем экксудата
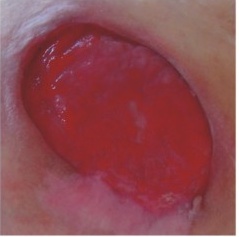
РАНА „РОЗОВАЯ” – ТКАНЬ В ПРОЦЕССЕ ЭПИТЕЛИЗАЦИИ
Розовый цвет означает раны, находящиеся в фазе эпителизации. Розовые раны требуют сохранения влажной среды и защиты нежных тканей
ЦЕЛЬЮ ЛЕЧЕНИЯ ЯВЛЯЕТСЯ:
- защита новообразованной нежной ткани
- стимулирование процесса эпителизации
ХАРАКТЕРИСТИКА РАНЫ:
- на поверхности раны видна тонкая розовая или белая ткань
- клетки эпителия мигрируют от краев раны к ее дну
ДЕЙСТВИЯ:
- стимулирование или удержание процесса эпителизации
- удержание влажной раневой среды
- защита от механичских повреждений
РЕКОМЕНДУЕМЫЕ ПОВЯЗКИ:
- Medisorb H – раны со средним уровнем экссудата
- Medisorb F – раны с низким уровнем экссудата

Рогалевска Анна, Юдицка Патриция
АО Торуньский Завод Перевязочных Материалов
Эволюция тенденций в перевязке ран
От листьев и трав, при помощи марли и бинта до профессиональных повязок – эволюция перевязки ран достигает более десятка тысяч лет. Торуньский Завод Перевязочных Материалов уже более 60 лет при помощи своих изделий определяет самый лучший на наше время метод перевязки ран. На протяжении лет изменялся производственный процесс, вид повязок, не изменилось только одно – приоритетом является высокое качество изготавливаемых изделий, которые соответствуют самым высоким стандартом безопасности. Медицинские изделия под маркой Matopat являются символом высокого качества, новаторства и изделий, которые соответствуют критериям биосовместимости.
Выбор соответствующей повязки – на что пациент должен обратить внимание?
Прежде всего на вид раны, который и определяет способ ее лечения. Одни перевязочные материалы будут использованы для перевязки хирургических ран (точных, чистых, выполненных в запланированном месте квалифицированным медицинским персоналом), а другие для перевязки свежих посттравматических ран, третий вид повязки – для перевязки труднозаживающих ран со значительной убылью тканей. После определения вида раны, следует подобрать соответствующую, профессиональную повязку, которая не только сократит риск инфицирования к минимуму, оптимизирует время и эффективность лечения, а также повысит качество жизни пациента. С более ощутимым переходом тенденций с больничного рынка на рынок аптечный, специализированные повязки, которые до сих пор предлагались только для профессионального использования, могут быть использованы также в домашних условиях.
Свойства профессиональных повязок
Небольшие порезы и потертости можно перевязать чистым, удобным пластырем, образуется струп и рана заживет сама. В случае более серьезных ран, например послеоперационных, рекомендуется использовать профессиональные повязки, такие, которые используются в больничных учреждениях. Профессиональные послеоперационные повязки это стерильные, впитывающие, эластичные, ”островные” повязки, что означает, что слой клея герметическим образом крепит повязку с каждой стороны, препятствуя проникновению загрязнений в рану. В то же время, впитывающая подушечка не должна прилипать к поверхности раны и хирургических швов. Более того, профессиональные повязки характеризуются воздухопроницаемостью, благодаря чему позволяют коже «дышать».
 Примерами профессиональных повязок, предназначенных для лечения послеоперационных ран являются Fixopore S и Fixopore F. Первая повязка изготовлена из эластичного нетканого материала, благодаря которому повязка легко наносится на труднодоступные части тела пациента и не ограничивает его движений. Повязка из нетканого материала это основная повязка, служащая для перевязки послеоперационных ран в больницах. Специальный гладкий слой впитывающей подушечки не приклеивается к поверхности раны и швам, позволяя безопасно и безболезненно снять повязку, без риска ее повреждения. Использованный клей является гипоаллергенным. Другая упомянутая повязка Fixopore F изготовлена из ультра тонкой полиуретановой пленки, которая обеспечивает сто процентную водонепроницаемость. Эта особенность дает пациентом свободу в выполнении ежедневных обязанностей, без необходимости частой смены повязки и риска инфицирования раны.
Примерами профессиональных повязок, предназначенных для лечения послеоперационных ран являются Fixopore S и Fixopore F. Первая повязка изготовлена из эластичного нетканого материала, благодаря которому повязка легко наносится на труднодоступные части тела пациента и не ограничивает его движений. Повязка из нетканого материала это основная повязка, служащая для перевязки послеоперационных ран в больницах. Специальный гладкий слой впитывающей подушечки не приклеивается к поверхности раны и швам, позволяя безопасно и безболезненно снять повязку, без риска ее повреждения. Использованный клей является гипоаллергенным. Другая упомянутая повязка Fixopore F изготовлена из ультра тонкой полиуретановой пленки, которая обеспечивает сто процентную водонепроницаемость. Эта особенность дает пациентом свободу в выполнении ежедневных обязанностей, без необходимости частой смены повязки и риска инфицирования раны.
Преимущества современных повязок могут быть полностью использованы только если они применяются в соответствии с инструкцией по применению.
Образование пациента
Ролью фармацевта является не только помощь в выборе соответствующей повязки, а также помощь в осознании роли умелого ухода за раной. Очищение раны и соответствующая смена повязки является ключевым после выбора повязки параметром быстрого заживления раны без последствий. Общее правило специализированных повязок гласит, что повязку следует менять так редко, как это только возможно, придерживаясь рекомендуемого времени использования, а также так часто, как это необходимо, принимая во внимание внешний вид раны и повязки.
Более подробную информацию касательно профессиональных повязок, предназначенных для лечения различного вида ран можно найти на: ru.matopat-global.com
Ежегодно более 1% населения получает ожоги разного типа. Так, в Польше, количество людей, получающих ожоговые травмы ежегодно составляет почти 400 000 человек. Около 50-80% это дети в возрасте от 2 до 4 лет.
По глубине поражения более распространенная классификация ожогов:
- ПЕРВАЯ СТЕПЕНЬ – поражается верхний слой ороговевающего эпителия. Появляется покраснение кожи и боль. Погибший эпителий слущивается, следов поражения не остается.
- ВТОРАЯ СТЕПЕНЬ А – повреждается ороговевающий эпителий до росткового слоя. Раны ярко-красного цвета, очень болезненные, формируются пузыри. Последствиями от ожоговых травм второй степени А могут быть изменение цвета кожи, а иногда и рубцы.
- ВТОРАЯ СТЕПЕНЬ Б – поражаются все слои эпидермиса и дерма. Ожоговые травмы этой степени характеризуются некрозом эпидермиально-кожных тканей. Раны очень болезненные, без пузырей, бледные или розовые, серые, кирпичного цвета, могут быть и черные. Более того, могут оставаться гипертрофические рубцы.
- ТРЕТЬЯ СТЕПЕНЬ – тотальная гибель кожи. Раны обычно имеют коричневый, бледно-желтый или красный цвет.
- ЧЕТВЕРТАЯ СТЕПЕНЬ – гибель подлежащих тканей, обугливание мышц, костей, подкожно-жировой клетчатки.
При ожогах третьей или четвертой степени происходит полное или частичное уничтожение слоя кожи, ответственного за самостоятельное восстановление.
Осложнения послеожоговых ран
Часто осложнениями послеожоговых ран являются гипертрофические рубцы. Гипертрофирофические рубцы возникают вследствии усиленной перфузии, ускоренного развития фибропластов, увеличенного отложения коллагена и наличия отека. Во всех этих случаях, когда ярко-красный цвет рубца не проходит в течние двух месяцев, а рубец становится более твердым, следует ожидать образования келоидного рубца. Рубцы имеют гранулированную структуру, образованную вследствии усиленного метаболизма. Его увеличение обусловлено микрофагами и фибропластами, вызывающими рост коллагеновых волокон. Эти осложнения обременительны, так как ограничивают свободу органов движения. И одновременно безобразят больного.
В профилактике используется правильное положение тела, обездвиживание сустава при помощи шин и ортопедических приборов. Выявлено, что использование непрерывной компрессии, превышающей давление крови в капиллярах, то есть около 25-30 мм рт ст., положительно влияет на формирование рубца и в большей степени предотвращает его развитие. Длительная компрессия приводит к тому, что ткани недополучают кислород, уменьшается метаболизм и количество фибропластов. Активизация энзима, раскладывающего коллаген (коллагеноза), вызывает значительное уменьшение рубца. Метод компрессионной поддержки при лечении рубцов существует уже много лет, в частности используется и в Польше. Компрессиотерапия считается наиболее эффективной, хоть существуют и другие методы терапии, такие как лазеротерапия, криотерапия и другие.
Помимо отрицательного влияния на здоровье пациента, наличие рубцов часто отрицательно влияет на психическое состояние, которое в некоторых случаях доводит до того, что пациент замыкается в себе. В современных техниках и медицинских процедурах указывается не только необходимость эффективной реабилитации послеожоговых ран, а также вариант терапии, который минимизирует возможность появления рубцов. Важным элементом современных методов поддержки лечения является использование компрессиотерапии в сочетании с действием повязки из силикона для реабилитации рубцов и келоидов Codosil™ ADHESIVE.
Mеханизм образования послеожоговых рубцов
Существует вероятность, что каждая рана самостоятельно залечится. Поверхностные раны, с незадетым сосочковым слоем, затягиваются без образования шрамов. Начало процесса затягивания раны характеризуется очищением раны, поэтому в этом месте появляется огромное количество макрофагов и гистоцитов. Происходит формирование капилляров, что благоприятствует появлению новых мультипотенциальных клеток – лимфоцитов, которые имеют способность преобразовываться в фибропласты. Фибропласт — это клетка, которая участвует в синтезе макромолекул, образовывающих соединительную ткань. Она синтезирует тропоколлаген, который, подвергаясь полимеризации, образовывает коллагеновое волокно. По мере образования этих волокон, наступает инфолюция капилляров, фибропласты теряют активность и начинается процесс реэпителизации.
При ожоговых травмах, с повреждением эпидермиса, сосочкового или сетчатого слоев начинается сильное разращение капилляров. Разращение капилляров и образование анастомоз провоцирует застой крови в месте заживания раны и доступ до него питательных веществ; появляется большое количество фибропластов, особенно активных в процессе образования большого количества коллагеновых волокон.
Процесс заживания происходит с помощью фибропластов, в числе которых доходит до временного дифференцирования миофибропластов, ответственных за судороги, в то время как мастоциты занимаются рубцеванием раны. Биохимические процессы рубцевания показывают, что наступает количественный рост синтеза коллагена в сравнении с нормальным процессом заживления, также появляются качественные нарушения, основанные на увеличении количества мукополисахаридов и уменьшении количества липидов (в основном линолиновой кислоты) в рубце. Вероятно причина кроется в уменьшающемся количестве колагенозы (энзим роскладающий коллаген) полученной в результате увеличенения А-1 антитриспина и 2-глобулина. Эти явления встречаются вместе с токсическим действием в поврежденных клетках. Это действие имеет место от первых минут от получения ожога и продолжаются до 10 дня процесса заживления, когда замечается уменьшение этих признаков и постепенное выздоровление, или объективный постепенный рост происходит до 14 дня и более 21 дня в случае осложнений.
Также изучено воздействие желез надпочечников на фибропласты и их непререкаемое влияние на процесс образования рубцов. Это становится основой в исследованиях возможной взаимосвязи между образованием послеожоговых последствий и появлением эндокринных изменений у детей. Конечно, такая зависимость имеет место во время ожогового потрясения, но дальнейшее развитие не изучено. Местные осложнения в виде рубцов после ожоговых ран могут носить эстетический или функциональный характер, или оба одновременно. С гистопатологической точки зрения имеет место отрицательное изменение рубцов на гипертролофичный, контрактуральный или келоидальный. Согласно всеобщему мнению, так происходит в 50% случаях ожогов, но до сих пор не удалось точно установить факторы, которые имеют влияние на появление этих изменений, и изучить их значение для ранней оценки возможности их появления. Особенно это касается келоидов, вероятность их появления доходит до 80% в местах подверженных напряжению и растягиванию.
Прессотерапия — эффективный метод лечения послеожоговых рубцов
Прессотерапия эластичными бинтами как предупредительно-терапевтическая техника начала развиваться в семидесятых годах XX века и оказалась очень эффективной в поддержке лечения последствий ожогов. Метод основывается на использовании гиперкомпрессии (или крайней компрессии), обеспечивая непрерывное давление на рубец. Давление на поверхность рубца имеет ишемический эффект, сокращаются сосуды, а это провоцирует сокращение капилляров. С одной стороны, при меньшем количестве кровеносных сосудов до рубца поступает меньше крови, а с другой – в зависимости от диаметра капилляра – скорость кровотока будет больше и не образуется застоя крови, что повлияет на уменьшение количества образованных коллагеновых волокон и предотвратит контрактуру в области раны.
Правильно проведенная прессотерапия эластичными бинтами основывается на использовании сильного нажима на рану после того, как слой эпидермиса уже восстановлен. Применяются для этой цели разного рода бинты из натурального латекса. Такие бинты производятся из нитей латекса, покрытых синтетическим волокном.
Благодаря их использованию на рубце, постоянный нажим может изменить и улучшить структуру элементов тканей. Изменение структуры тканей приводит к качественному улучшению, ослаблению и уменьшению размеров рубца, а одновременно, благодаря ишемии уменьшается интенсивность характерного красного цвета рубца.
Общие правила использования компрессионного метода:
- использование компрессии как можно скорее (от момента повторного покрытия раны эпителием, в течение последующих 2-3 лет – это время считается временем дозревания рубца), в среднем в течение 1 или 1,5 года;
- постоянное, непрерывное, длительное время использования нажима на зарубцованные места посредством индивидуально подобранной одежды, которое должны вызывать давление 20-25 мм ртутного столба.

Для того, чтобы получить оптимальные результаты, необходимы наблюдение и клинический контроль процесса компрессионной реабилитации, а также периодическая замена стягивающей одежды, исходящая из утраты эластичности использованного трикотажа и возможного изменения массы/размеров тела пациента.
Время терапии нажимом очень гибкое – до 2 лет. В случае возникновения местных осложнений, таких как раздражения, опрелости, трещины на кожи, или в случае, если пациент психически не может продолжать лечение, следует временно остановить прессотерапию и постараться не допустить повторных осложнений. [1]
Степень компрессии в прессотерапии
Стягивающие изделия характеризуются точно определенным давлением на тело пациента. Давление измеряется в милииметрах ртутного столба. Условием эффективности таких изделий является размер, который должен быть индивидуально подобран.
На эффективность терапии также влияет подбор правильного класса натяжения (уровня компрессии), значение которого зависит от вида болезни и степени развития. Подбор правильного класса натяжения стягивающего изделия важен, так как недостаточно сильное натяжение на конечность не принесет желаемого эффекта, в то время как слишком сильное натяжение может спровоцировать риск возникновения многих неожиданных последствий. Последствия, начиная с легких — опрелости, потертости или мацерации кожи, до более сильных, таких как появление серьёзных пузырей на поверхности кожи или образование пролежней. Те или другие негативные последствия, являющиеся результатом плохо подобранного уровня компрессии, провоцируют, чаще всего, необходимость прервать терапию.
Повсеместно использованная классификация натяжения это шкала компрессии, используемая в Германии, Швейцарии и Италии.
Во всех классификациях I класс означает самое слабое, а IV — самое сильное натяжение.
Предоставленные показатели относятся к компрессии на высоте лодыжки.
Очень важно, чтобы по целой длине стягивающего изделия сохранялось равномерное натяжение на конечность. В этом случае, чаще всего, используется принцип, основой которого является: 100% нажим определенного данным классом (от I до IV) на высоте лодыжки (наиболее отдаленной части изделия) до 40% нажима на самой близкой части.
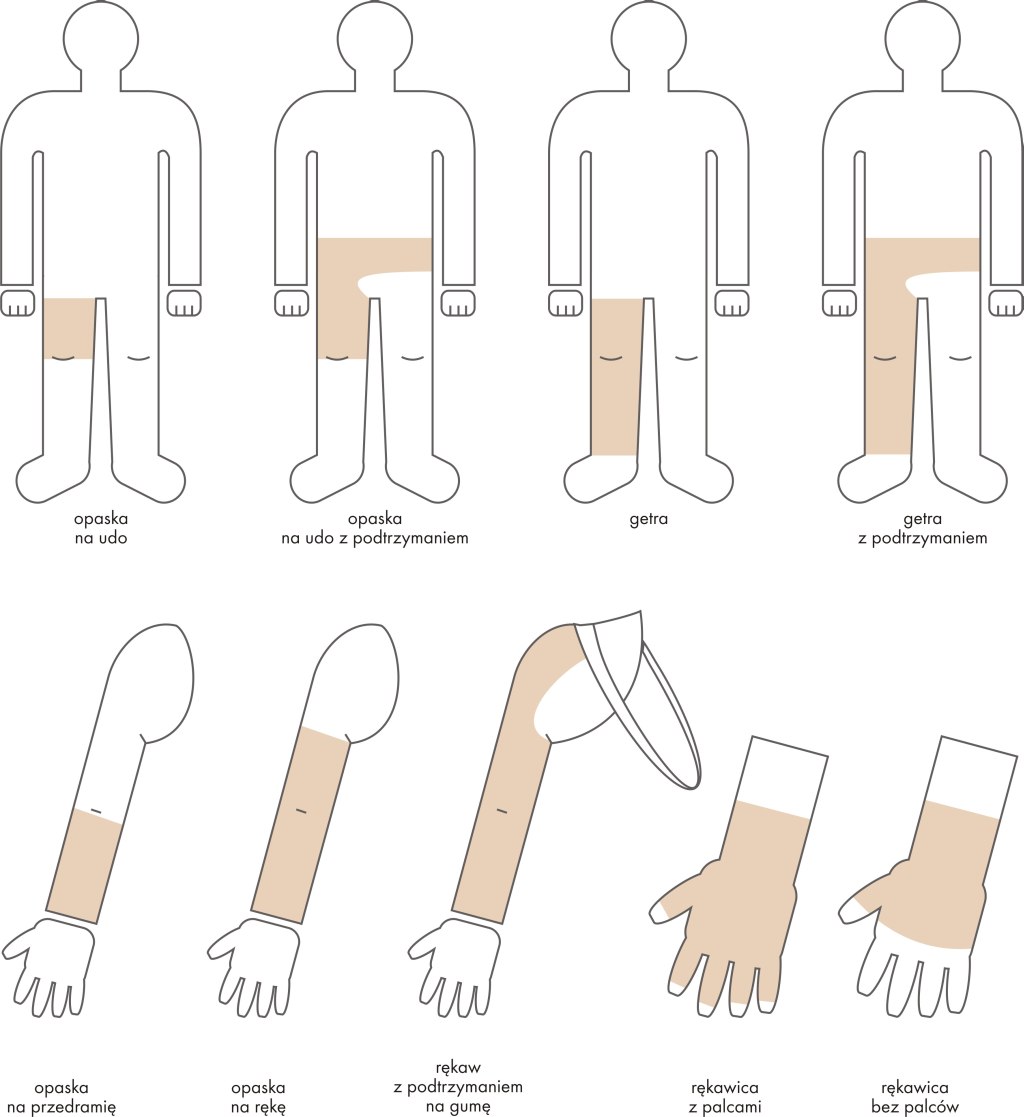
Производители используют разнящиеся классификации уровня компрессии, в то время как классификация нажима, определенная Европейской Комиссией Стандартизации, определяет следующие классы:
- I класс – легкий нажим (18 — 21 мм ртутного столба),
- II класс – средний нажим (23 — 32 мм ртутного столба),
- III класс – мощный нажим (34 — 46 мм ртутного столба),
- IV класс – очень мощный нажим (мин. 49 мм ртутного столба).
Эффективная терапия с использованием стягивающих изделий Codopress®
На успех прессотерапии большое влияние оказывает правильно подобранная стягивающая одежда. Стягивающие изделия Codopress®, производятся в Лодзи, фирмой Tricomed SA, и используются в поддержке лечения послеожоговых рубцов и профилактике реабилитации ожогов. До настоящего момента произведено более 20 тысяч Codopress®, последовательно расширяя ассортимент, а также совершенствуя их структуру. Они производятся из высокоэластичного, дышащего трикатажа медицинского качества, состоящего из полиуретановой и полиамидной пряжи, что позволяет добиться необходимых параметров, одновременно обеспечивая комфорт в использовании. Технология производства позволяет добиться рекомендованной доктором степени компрессии. Чаще всего используется натяжение I класса (18 — 21 мм ртутного столба). Следует отметить, что техника производства стягивающих изделий Codopress® препятствует появлению швов изделия на рубце. Это препятствует возникновению ненужного изменения качества терапевтического нажима.
ПРОЦЕСС ПОДГОТОВКИ СТЯГИВАЮЩЕГО ИЗДЕЛИЯ ЯВЛЯЕТСЯ МНОГОЭТАПНЫМ:
- Следует получить направление от врача.
- Следует встретиться с человеком, который снимет мерки с конечности или иной части тела пациента.
- После того, как изделие будет сшито, следует примерить его, благодаря этому проверяется качество производства.
- Пациента научат как следует использовать и ухаживать за изделием.
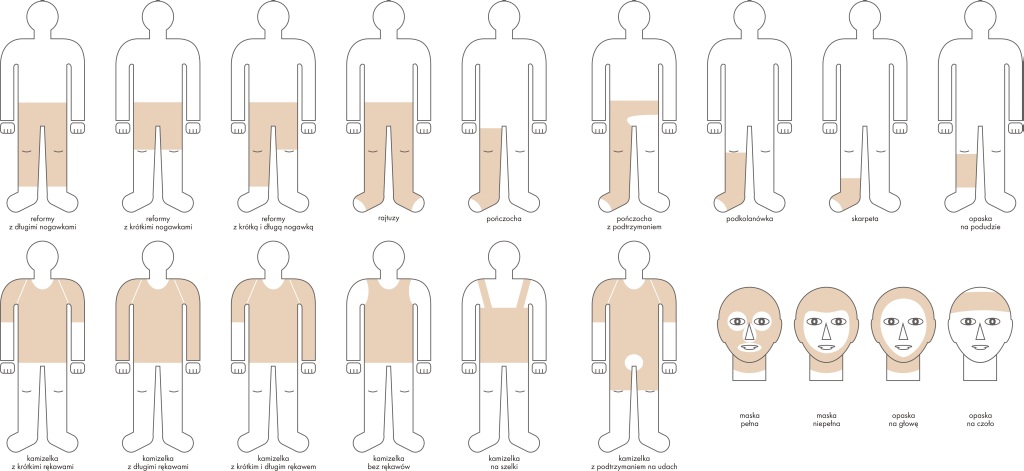
Всю стягивающую одежду необходимо носить непрерывно, от 6 до 24 месяцев после того как рана зажила, до признаков реабилитации (сплющивание, побледнение, смягчение рубца). Во время полной терапии требуется неоднократная замена изделий, связанная с их износом или изменением массы тела пациентов (особенно детей). Следует помнить, что изделие можно использовать только на полностью вылеченных послеожоговых ранах, как это показано на фотографиях.
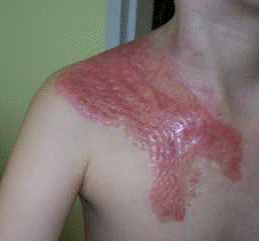
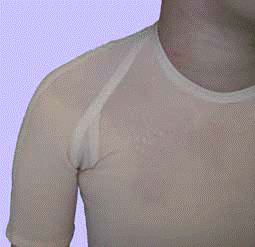
Индивидуально подготовленные изделия Codopress®:
- вызывают необходимый нажим на рубец
- могут быть использованы в соединении с другими видами терапии
- не вызывают аллергических реакций и раздражений кожи
- уменьшают чувство зуда
- препятствуют возникновению контрактуры в области суставов
Клинические исследования
В специализированных центрах по лечению послеожоговых травм в Польше — в Семяновицах и Поланицы Здрою – проведены клинические исследования на большой группе пациентов. Были исследованы результаты, связанные с использованием стягивающей одежды Codopress® в реабилитации рубцов, образованных вследствие послеожоговых ран.
Клиниками, которые оценивали эффективность лечебной поддержки рубцов стягивающими изделиями Codopress® были Городская Больница №2 – Ожоговое Отделение в Семяновицах-Слёнских под председательством доктора медицинских наук С. Сакель и Воеводская Больница Пластической Хирургии в Поланицы Здрою под председательством доктора медицинских наук К. Кобус. Специализированные исследования по вопросу раздражающего действия трикотажа, используемого в производстве Codopress® были проведены в Институте Медицинских Препаратов в Варшаве под руководством доктора фармацевтических наук В. Залевскего.
Методы и материалы
В течение двух лет были проведены тестирования стягивающих изделий, производимых под маркой Tricomed SA у 40 пациентов в возрасте от 2 до 59 лет, с поверхностью ожогов в среднем около 26%, в том числе с глубокими ожогами кожи примерно 9%.
Пациентов поделили на 2 группы:
- в первой группе (20 больных) стягивающие изделия начали применять непосредственно после залечивания раны.
- во второй группе (20 больных) стягивающие изделия Codopress® начали применять спустя 3 месяца после залечивания раны.
Тестировались следующие области: лицо, шея, грудная клетка, нижние и верхние конечности. В первой группе обследовалось 24 области, а во второй – 30 областей.
Изделия были тестированы для изучения их пригодности в поддержке лечения гипертрофических и келоидных рубцов у пациентов в возрасте от 3 до 58 лет. Гипертрофические и келоидные рубцы были образованы в большинстве случаев от ожогов горячими жидкостями и огнем. Время полного вылечивания послеожоговой раны с момента использования стягивающих изделий носило от месяца до 4 лет. Массаж предшествовал началу терапии стягивающей одеждой. Особенно изучался вопрос пригодности компрессионных изделий на локтевых и коленных суставах, областях ягодиц и бедра, плечи, грудная клетка, нижние и верхние конечности.
Результаты исследований
В результате проведенных исследований, было выявлено, что гипертрофические и келоидные рубцы после использования компрессионных изделий были подвергнуты глубокой реформации. Зуд, который был в 8 случаях прошел в течение 3 недель. Цвет свежих рубцов менялся с красно-синего на телесный у 17 пациентов в течение 4 недель. Размер рубца в среднем уменьшался от 4 мм (измерялось от не измененной кожи) до 0-2 мм. Наилучшие результаты получены в случаях лечения относительно свежих рубцов -4-х недельных. В случаях лечения более старых послеожоговых рубцов, требовалось более длительное время, чтобы увидеть результат.
Не выявлено признаков аллергии. Стирка в повсеместно доступных чистящих средствах и круглосуточное использование не приводили к утрате эластичных свойств стягивающих изделий. Наилучшие лечебные эффекты получены в области бедра, голени и предплечьях. Пациенты охотно носили компрессионные изделия. Стягивающие изделия Codopress® без сомнения рекомендуются для быстрой реабилитации больных с послеожоговыми деформациями или для их подготовки к операционным процедурам.
Подведение итогов результатов исследований
Во время использования стягивающих изделий Codopress® в течение нескольких месяцев выявлено, что:
- рубцы подвергались постепенному сплющиванию,
- ярко красный цвет рубцов постепенно бледнел,
- рубцы становились более эластичными,
- не выявлено аллергических реакций на материал, из которого произведены Codopress®,
- сравнивая рубцы, не стянутые стягивающими изделиями с теми, на которых были использованы
стягивающие изделия Codopress® у тех же самых больных, выявлена разница в виде твердых рубцов, в местах, где не было нажима на рубец, - использование стягивающих изделий непосредственно после заживления послеожоговой раны дало лучший результат в сравнении со второй группой, где стягивающие изделия Codopress® использовались на старых рубцах. [2]

Выводы
- Изделия Codopress® являются пригодными в профилактике и реабилитации гипертрофических, послеожоговых рубцов.
- Стягивающие изделия должны быть произведены на индивидуальный заказ, чтобы обеспечить эффективную терапию.
- Использование стягивающих изделий, сшитых индивидуально, для реабилитации рубцов как можно скорее после заживления послеожоговой раны гарантирует большую эффективность.
- Непрерывное использование изделий (23 часа в сутки) в течение 1 – 2 лет, смененных только в случае износа или изменения фигуры ребёнка
- эффективно препятствуют образованию гипертрофических рубцов;
- приводит к уменьшению, и в большинстве случаев к исчезновению рубцов;
- улучшает конечный эстетический результат.
- Прессотерапя позволяет также проводить реабилитацию двигательного аппарата, и не ограничивает жизненной активности пациента после ожога.
- Трикотаж, используемый в производстве стягивающих изделий Codopress® не вызывает аллергические реакции.
Смешанная терапия Соdopress® + повязка Codosil™ ADHESIVE
В последние 10 лет большую популярность получили силиконовые повязки, используемые в лечении послеожоговых рубцов вместе со стягивающими изделиями. Их использование влияет на уменьшение активности расширения малых кровеносных сосудов в рубце, уменьшает коллаген, а в результате увеличивается эластичность и сплющивается рубец.
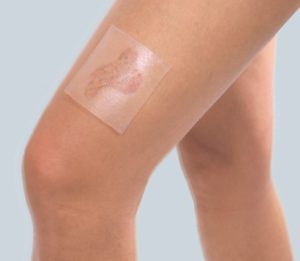 Многие специалисты предлагают смешанное терапию, объединяя несколько методов индивидуально подобранных для пациента. Одним из них является объединение прессотерапии с использованием повязок для реабилитации рубцов. Повязкой, которую можно эффективно использовать в смешанной терапии реабилитации послеожоговых рубцов, является Codosil™ ADHESIVE.
Многие специалисты предлагают смешанное терапию, объединяя несколько методов индивидуально подобранных для пациента. Одним из них является объединение прессотерапии с использованием повязок для реабилитации рубцов. Повязкой, которую можно эффективно использовать в смешанной терапии реабилитации послеожоговых рубцов, является Codosil™ ADHESIVE.
Codosil™ ADHESIVE это мягкое слоистое изделие, служащее для реабилитации гипертрофических рубцов и келоидов. В непосредственном контакте с поверхностью рубца находится клейкий слой силикона. Наружная поверхность повязки защищена нескользящим защитным слоем.
Силиконовые изделие Codosil™ ADHESIVE можно охарактеризовать следующим образом:
- уменьшает ощущение зуда и боли,
- не имеет раздражающего и аллергического действия,
- клейкий слой можно приклеивать к поверхности кожи многократно,
- легко гнется,
- является изделием, предназначенным для многоразового использования,
- удобен в использовании и уходе.
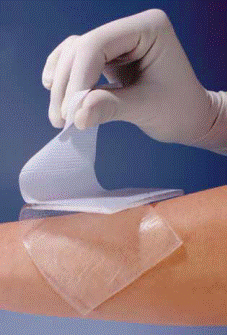 Силиконовые повязки используются как профилактическая мера в моменте заживления рубца (рубцевания) раны (8-10 сутки) или как профилактическая мера при симптомах появления гипертрофического рубца. Использование повязки следует начать как можно скорей, чтобы достичь максимальных шансов оптимальной реабилитации рубца.
Силиконовые повязки используются как профилактическая мера в моменте заживления рубца (рубцевания) раны (8-10 сутки) или как профилактическая мера при симптомах появления гипертрофического рубца. Использование повязки следует начать как можно скорей, чтобы достичь максимальных шансов оптимальной реабилитации рубца.
Силиконовую повязку следует использовать на коже с целостным кожным покровом (зажившие раны). Рекомендуется, чтобы величина изделия была на 1 см больше, чем размер рубца. В профилактических целях, повязку следует использовать 12 часов в сутки.
У пациентов, регулярно использующих силиконовые повязки Codosil™ ADHESIVE заметны выраженные признаки терапии: сплющивание, побледнение и смягчение рубца. Более того, уменьшался риск возникновения контрактуры.
Изделие Codosil™ ADHESIVE следует использовать:
- для реабилитации гипертрофических рубцов и келоидов,
- в профилактических целях у людей со склонностью к образованию гипертрофических рубцов и келоидов,
- в косметологии для реабилитации рубцов после пластических операций.
Литература:
[1] Доктор медицинских наук Бабиана Моссаковска, Прессотерапия и дети.
[2] Доктор А. Навкоски и другие, Клиническая Оценка – Разработка технологии и оценка медицинских статей для использования в пластической хирургии.
Все стягивающие изделия Codopress® использованны для реабилитации ожогов шьются на заказ, после того, как с пациента снимут мерки. Пациенты должны быть без повязок, с зажившими ранами, чтобы можно было правильно снять мерки и примерить изделие.
По желанию пациента, изделия Codopress® могут быть сшиты в четырех классах компресии.
Для того, чтобы заказать стягивающие изделие Codopress® следует:
- сконтактироваться с фирмой Tricomed SA и договориться о встрече
- тел. 42 684 78 21
- факс 42 684 68 74
- лично приехать в офис фирмы Tricomed SA (ул. Швентоянска 5/9, 93-493 Лодзь) в назначенное время, для того, чтобы с пациента сняли мерки. Оплата за изделие может быть принята от пациента или ассоциации, фонда и т.д., следует заранне обговорить этот вопрос с фирмой.
Больше информации:
Эльжбета Швалкевич
национальный консультант по вопросам ухода за хронически больными и недееспособными лицами
Одним из показателей при оценке качества ухода за пациентами, неспособными самостоятельно передвигаться, является состояние кожи в местах, подверженных постоянному давлению. Может показаться, что медсестры знают все о профилактике пролежней, и поэтому мне пришлось задуматься над тем, что же является причиной столь частого их возникновения, в частности у больных, находящихся под постоянным наблюдением.
Масштабы явления позволяют утверждать, что в нашей стране мы сталкиваемся с всеобщим и распространенным пренебрежением при уходе за больными и инвалидами — как в медицинских и социальных учреждениях, так и в домашних условиях. Такое пренебрежение приносит дополнительные страдания больным и является причиной увеличения затрат на лечение и уход.
На тему пролежней написано много статей, ссылающихся на многочисленные клинические и статистические исследования. В них повторяются одни и те же ключевые моменты:
- главным этиологическим фактором является давление на ткани, расположенные над костными выступами, ведущее к развитию некроза и впоследствии к образованию язв,
- повреждение кожи возникает вследствие повторяющегося сжатия, превышающего среднее давление в капиллярной сети кожи (32 мм. рт. ст.), чему способствует нарушение чувствительности,
- возникновение пролежней ускоряется мацерацией кожи, которая является следствием повышенной влажности в связи с недержанием мочи и кала, а также выделением пота;
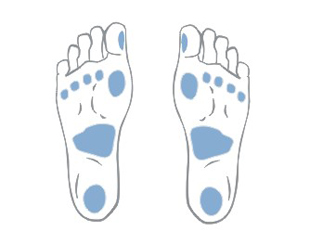
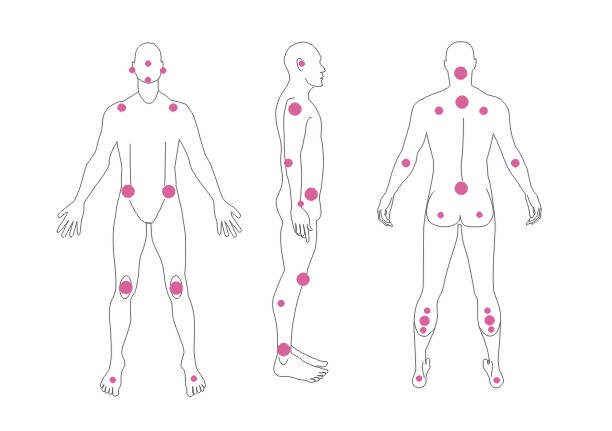
- чаще всего пролежни возникают в области крестцовой кости, седалищных бугров, вертела бедренной кости, лодыжек и пяток;
- для каждого больного, прикованного к постели, существует опасность пролежней;
- следует применять современные технологии, позволяющие снизить давление на кожу, например, особой конструкции матрасы, подушки, ткани и приспособления для плавного перемещения больного, современные защитные и лечебные перевязочные материалы, вспомогательные средства для поглощения мочи;
- нельзя сосредотачивать усилия лишь на местном лечении пролежня.
Принципы профилактики охватывают:
1) правильное питание — надлежащее содержание белка, калорий и жидкости исключит возникновение отрицательного азотного баланса, ослабление и обезвоживание;
2) ослабление или устранение давления на кожу и трения — этого можно достичь при использовании противопролежневых матрацев и подушек, при частой перемене положения тела и при применении правил поднятия и перемещения пациента;
3) строгое выполнение базовых принципов ухода за людьми с недержанием мочи (а также стула), в частности:
- ежедневное мытье и мытье после каждого загрязнения выделениями;
- систематическая проверка состояния кожи в местах, подверженных воздействию влаги;
- использование средств со степенью поглощения, соответствующей уровню мочеиспускания;
- исключение воспалений кожи путем применения специализированных защитных повязок;
- защита кожи от высыхания и раздражающих факторов (мочи и пота) путем использования соответствующих препаратов для ухода.
Современный подход к лечению пролежней и прочих хронических ран предполагает лечение ран во влажной среде с применением разнообразных специальных повязок, используемых в зависимости от характера раны и места ее нахождения.
Как научные исследования, так и практический опыт показывают, что повышенная влажность в ране способствует образованию эпителия, что, в свою очередь, стимулирует рост находящейся под ним соединительной ткани. Специальные повязки, в сравнении с традиционными марлевыми, также влияют на скорость заживления. Они позволяют исключить повреждение молодого эпителияа при каждой смене повязки, а содержащиеся в них вещества способствуют очищению и заживлению раны. Нельзя недооценивать важность эффективной защиты внутренней поверхности раны от внешних факторов и возможность выполнения обычных гигиенических процедур без необходимости смены повязки.
Лечебная процедура (включая подбор повязки) и ее стоимость зависят от типа раны и фазы ее заживления. Некоторые раны заживают на протяжении многих месяцев, иногда больше года. Часто в процессе заживления возникают нарушения, наиболее опасные из которых вызваны инфекциями. Необработанная рана может быть заражена бактериями, вирусами или грибками. Они размножаются и отравляют ткани токсинами, производимыми имо в ходе своей жизнедеятельности. Инфекция раны может распространяться быстро вплоть до возникновения сепсиса, опасного для жизни больного. Существенно возрастает стоимость лечения инфицированных труднозаживающих ран, прежде всего из-за необходимости большого количества специализированных повязок, а также применения дорогих антибиотиков.
Как национальный консультант, я с беспокойством наблюдаю, что число лиц, страдающих пролежнями, так же как и другими хроническими ранами, не уменьшается, несмотря на многолетнюю образовательную кампанию. Ответственность за данную ситуацию несут как санитары, так и лица, отвечающие за создание условий для ухода за больными, несамостоятельными лицами, и Национальный фонд здравоохранения (НФЗ) как организация, финансирующая лечение. Трудно понять, почему НФЗ не требует отчетов от учреждений здравоохранения о возникновении пролежней у пациентов и ходе их лечения. Отделение процесса лечения пролежней и обременение затратами учреждения, в котором они возникли, весьма активизировало бы создание надлежащих условий для профилактики пролежней. Следует также учитывать, что некоторые хронические раны не являются результатом пренебрежения, но вызваны физиологическим состоянием пациента; это чаще всего происходит на завершающей стадии продолжительного злокачественного заболевания, разрушающего тело.
Я на практике могла наблюдать поистине необычайную эффективность современных специальных повязок в лечении пролежней. Конечно же, медсестры должны обладать знаниями обо всех известных методах лечения хронических ран — как пролежней, так и язв голени, злокачественных язв, диабетической стопы и ожогов. Самое важное — это чтобы все мы помнили о недопустимости несоблюдения основных принципов профилактики возникновения пролежней или других хронических ран. Сомнительная экономия на впитывающих изделиях и защитных повязках чревата весьма серьезными последствиями для здоровья пациента а также юридическими и финансовыми и для медсестер, а также руководителей самого учреждения, в котором они работают.
Эльжбета Швалкевич
д-р, национальный консультант по вопросам ухода за хроническими больными и недееспособными лицами
Даже самая современная и хорошо подобранная повязка не окажется эффективной в процессе заживления раны, если не будут выполняться дополнительные условия, способствующие восстановлению организма.
 А именно:
А именно:
- надлежащая гигиена,
- защита кожи от раздражающего воздействия мочи,
- подходящая кровать, матрас, постель и нижнее белье,
- устранение давления на ту часть тела, где находится пролежень,
- безопасное перемещение и положение тела,
- надлежащее питание и достаточное количество жидкости.
Современные технические решения и технологии позволяют безопасно выполнять гигиенические процедуры, для людей с весьма чувствительной кожей, прикованных к постели без риска и усилий, связанных с их перемещением.
На рынке представлен широкий ассортимент средств ухода и приспособлений для поддержания гигиены тела больного. Если мы имеем дело с пересушенной (при частом использовании при мытье мыла), ослабленной кожей, подверженной мацерации и постоянному воздействию раздражающих факторов, необходимо ежедневно проверять состояние кожи в плане возникновения аллергических реакций. Подходящими средствами для мытья и ухода за кожей больного являются такие, которые можно применять для чувствительной, раздраженной кожи, которые обладают увлажняющими и смазывающими свойствами и повышают ее эластичность. Они должны смягчать симптомы воспаления, смазывать и защищать кожу от раздражителей, например, мочи. В случае раздражения и зуда вместо мыла следует использовать лишь мягкие моющие средства (молочко, пенку). Рекомендуется применение косметических средств с минимальными показателями аллергенности. Следует использовать моющие средства и средства ухода, производимые в комплекте одним производителем, это поможет избежать употребления продуктов с различным химическим составом, которые могут взаимодействовать между собой, нанося вред организму. Следует обмывать лишь близлежащие к ране зоны и постоянно проверять состояние повязки и ее защиту от загрязнения или попадания воды в ходе гигиенических процедур.
Неприятный для больного и его окружения запах мочи можно устранить посредством правильного выбора поглощающих материалов и правильной частотой их смены — в среднем четыре раза в сутки. При замене повязки следует помнить о необходимости очищения кожи нижней части живота, гениталий, паховой области и ягодиц.
Пациента, который не способен изменить лежачее положение на сидячее, можно традиционно мыть в кровати, а можно выкупать, используя передвижную ванну. Ванну ввозят в палату больного, опускают ее боковую стенку и располагают вдоль кровати. Затем с помощью ткани или пластины для плавного перемещения передвигают больного (предварительно раздетого и укрытого) в ванну. Если пациент лежит под капельницей, аппаратом искусственной вентиляции легких и пр., купание выполняют в палате возле кровати. Это возможно при наличии шлангов необходимой длины (один сливной шланг, другой для подвода воды с душевым наконечником). В ситуации, когда больной может покидать палату, в передвижной ванне его доставляют в ванную комнату с душевой кабиной. Сливной шланг вводят в канализационную решетку. Купание в лежачем положении может также выполняться в ванной с регулируемой высотой. Человека, который не может передвигаться, раздев и укрыв, плавно перемещают на специальный подъемник, напоминающий коляску-носилки. После перевозки пациента в ванную подъемником наезжают на ванну и затем ее поднимают (электрический механизм запускается дистанционным пультом) до высоты, удобной санитару, чтобы не нужно было наклоняться. Затем подъемник опускают на дно ванны вместе с пациентом. Большинство указанных ванн дополнительно оснащены встроенным приспособлением для гидромассажа. Подъемник, в свою очередь, имеет функцию подъема изголовья таким образом, чтобы пациента можно было мыть в полулежащем или сидячем положении. В комплекте с ванной имеются также кресельные подъемники, помогающие лицам с параплегией или немощным погрузиться в ванну и покинуть ее. Эти люди могут также самостоятельно мыться под душем, используя подъемник или санитарный стул. Все учреждения, в которых содержатся пациенты с нарушением функций опорно-двигательного аппарата, должны быть оснащены интегрированными системами индивидуальной гигиены, то есть оборудованием для перемещения, объединенным в одну систему с оборудованием для мытья.
Лица, неспособные передвигаться, например параплегики, могут самостоятельно пользоваться унитазом, но необходимо создать условия, позволяющие перемещаться с инвалидного кресла на унитаз. Унитаз и инвалидное кресло должны быть одной высоты. Боковые стенки кресла и предохранительные поручни возле унитаза должны быть откидываемыми. На расстоянии руки человека, пользующегося унитазом, должны находиться душ для подмывания и туалетная бумага для вытирания. Нельзя недооценивать возможность подмывания проточной водой, поскольку туалетной бумагой очень трудно очищать область заднего прохода и гениталий. У людей пожилого возраста кожа имеет складки и поэтому очистить ее от остатков кала сухой туалетной бумагой невозможно, а многократное трение нежной и чаще всего пересушенной кожи зачастую приводит к ее повреждению. В туалете должно быть достаточно места, чтобы инвалид мог въехать в инвалидном кресле, и, поставив его рядом с унитазом, после откидывания боковой опоры кресла и поручня унитаза, переместиться на унитаз. Все люди, независимо от состояния здоровья или физического состояния, должны иметь возможность пользоваться туалетом. Следует помнить, что при поднятии и перемещении пациента необходимо избегать сильного точечного нажатия на тело, нужно использовать метод плавного перемещения или поворота тела с применением подручных средств. Особую необходимость в чистоте и предохранении кожи испытывают инвалиды, страдающие недержанием мочи.
 Следует помнить, что моча, контактируя с кожей, выступает в роли внешнего раздражителя, вызывающего воспаления. Воспаленная кожа становится красной, раздраженной и болезненной, зачастую одновременно возникают отечность, зуд и шелушение. Больные стараются уменьшить мучительный зуд и чешут себя, что приводит к повреждению целостности кожи и возникновению ран. Царапины становятся местом бактериальной инфекции и развития сложных инфицированных пролежней.
Следует помнить, что моча, контактируя с кожей, выступает в роли внешнего раздражителя, вызывающего воспаления. Воспаленная кожа становится красной, раздраженной и болезненной, зачастую одновременно возникают отечность, зуд и шелушение. Больные стараются уменьшить мучительный зуд и чешут себя, что приводит к повреждению целостности кожи и возникновению ран. Царапины становятся местом бактериальной инфекции и развития сложных инфицированных пролежней.
Желательный гигиенический результат достижим при использовании одноразовых поглощающих материалов, комплектов для сбора мочи, специализированных средств гигиены, а также косметических средств для защиты и ухода. На рынке представлен широкий ассортимент таких средств.
При выборе подгузников, анатомических пеленок или урологических прокладок решающими должны быть такие характеристики изделия, как: высокая поглощающая способность и содержание вещества, связывающего мочу, возможность предохранения от вытекания на пеленку, возможность уменьшения неприятного запаха и плотного прилегания к телу. Существенное значение также имеет покрытие впитывающего вкладыша специальным нетканым материалом, который дополнительно изолирует впитавшуюся мочу от контакта с кожей.
Недержание мочи ведет к постоянному увлажнению и мацерации кожи, что способствует ее воспалению и повреждению с последующим возникновением пролежней. Поэтому обязательно следует систематически проверять состояние кожи в местах, подверженных воздействию влаги, состояние повязок, а также минимизировать время контакта кожи с мочой.
Таким образом, выбор поглощающего продукта должен определяться степенью инконтиненции (недержанием мочи), уровнем осознанности пациента, временем суток и уровнем активности. Люди с пролежнями или очень чувствительной, пересушенной и склонной к раздражению кожей должны использовать так называемые дышащие подгузники. Они отличаются от прочих подгузников тем, что вместо защитной пленки в них используется специальный многослойный материал, пропускающий воздух.
При уходе за тяжелобольным с недержанием мочи для поддержания чистоты постельного белья или предохранения кресла используются гигиенические пеленки. Нельзя применять резиновые пеленки или пеленки, выполненные из целлюлозы, но покрытые с одной стороны специальной пленкой, защищающей кресло или кровать от промокания. Здесь также необходимо использовать так называемые дышащие поглощающие материалы.
Лица с пролежнями должны избегать перегрева в слишком теплой одежде или душных либо сильно отапливаемых помещениях, и прежде всего, должны избегать продолжительного давления на поврежденную кожу и трения кожи о постель. Этого можно достичь путем применения тканей и оборудования для плавного перемещения пациента, противопролежневых матрасов и подушек, частой перемены положения тела, применения правил поднятия и перемещения пациента.
Существенное снижение или устранение давления на кожу можно достичь, дополнительно оснастив кровать противопролежневым матрасом:
- противопролежневый матрас с переменным давлением (его называют динамическим), в котором насос закачивает воздух в отдельные камеры матраса, заполняя их посегментно, позволяет временно нагружать поочередно различные части тела. Впрочем, использование матраса не освобождает от необходимости частой перемены положения тела,
- противопролежневый матрас с постоянным давлением, накачиваемый ручным насосом, позволяет достичь соответствующего давления, также снижающего нажим на поверхность тела. Важно также то, что материал, из которого изготовлен матрас, обладает уникальным антибактериальным составом, тормозящим размножение бактерий и содержащий ингибитор запахов. Использование такого матраса оказывает профилактическое воздействие, а также ускоряет заживление уже имеющихся ран. Матрас удобен в использовании для больных, которых раздражает звук работы двигателя насоса, закачивающего воздух в динамический матрас.
Время заживления пролежня и хронических ран зависит от общего состояния здоровья, а также от правильного питания с соответствующим содержанием белка, калорий и жидкости.
Причины возникновения
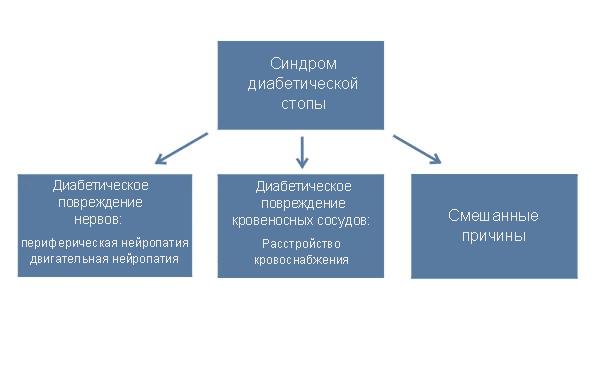
Синдром диабетической стопы это собирательное понятие, объединяющее группу поздних осложнений сахарного диабета, при которых развиваются патологические изменения стоп больного в виде гнойно-некротических процессов, язв и костно-суставных поражений, возникающих на фоне специфических зменений периферических тканей — нервов, сосудов, кожи и мягких тканей, костей и суставов.
Причинами возникновения заболевания являются ишемия вследствие патологических изменений в кровеносных сосудах и повреждения нервных окончаний (нейропатия). Ухудшение кровоснабжения и иннервации стопы больного сахарным диабетом обычно происходит одновременно, но только одно из этих изменений доминирует. Доминирующий фактор определяет вид диабетической стопы: ишемическая или нейропатическая.
Рисунок: Синдром диабетической стопы – классификация по основной причине
Периферическая нейропатия это одно из осложнений гипергликемии, затрагивающая непосредственно как соматическую, так и вегетативную нервную систему обеих ног. В результате, пациент практически не чувствует боли, температуры и прикосновения к больной ноге. Вследствие снижения болевого порога пациент не сразу замечает повреждения кожных покровов, и лечение пациента начинается слишком поздно. Поздно обнаруженные язвы могут быть уже на таком запущенном уровне развития болезни, который сводит к минимуму эффективность лечения.
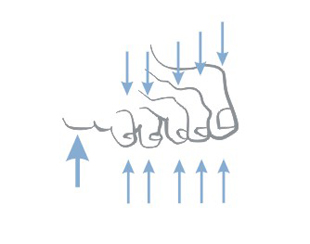
Двигательная нейропатия приводит к мышечной слабости, нарушению функций сухожилий стопы, а в результате к повреждению суставов. В свою очередь, это ведет, к чрезмерной нагрузке на поверхность стопы, что приводит к возникновению мозоли. Конечный этап этого процесса — деформация стопы.
Ангиопатия или поражение кровеносных сосудов, причиной которой является расстройство нервной регуляции. Не контролируемый сахарный диабет благоприятствует развитию патологии артерий. Контроль содержания глюкозы в крови это один из способов предотвращения и обязательное условие для начала лечения раны
Можем выделить:
- нейропатические язвы стоп, которые составляют 2/3 общего числа заболеваний, сопровождающихся синдромом диабетической стопы;
- ангиопатические язвы стоп (~ 10%);
- смешанные язвы стоп (~ 25%).
Группы риска
- больные сахарным диабетом
- больные с неподтвержденным сыхарным диабетом!
Эта болезнь в основном затрагивает людей с диабетом II типа, то есть тех больных, кому не требуются уколы инсулина.
Осложнения в виде диабетической стопы наблюдают приблизительно у 20% пациентов, попадающих в стационар для лечения сахарного диабета, они являются причиной 50% всех ампутаций конечностей.
Симптомы
Синдром нейропатической диабетической стопы
Основные симптомы:
- потеря чувствительности при прикосновении, отсутствие болевой и температурной чувствительности
Больной не чувствует, например наличие постороннего предмета в обуви, илиболь, вызванную чрезмерно тесной обувью. Отсутствие реакции на боль это основная причина, благоприятствующая возникновению язв на поверхности стопы. Нейропатическая диабетическая стопа на ощупь теплая, кровообращение в ней не нарушено, но суставы и кости, образующие стопу, деформированы.
У определенной группы пациентов изменения, происходящие в суставах, основываются на постепенном повреждении стопы, что в результате приводит к ее значительной деформации. Обязательным является ношение специальной обуви, изготовленной на индивидуальный заказ. Ношение обуви, которая неправильно подобрана, очень часто приводит к образованию язв.
Синдром нейроишемическо-ангиопатической диабетической стопы
Основные симптомы:
- усиленное ощущение боли
Основной жалобой является боль, которая усиливается в основном ночью, сопутствуют судороги в мышцах, ощущение ползания «мурашек» в ноге.
В зависимости от уровня поражения артерий нижней конечности формируется область некротического поражения стоп.
Чаще всего происходит закупорка больших артерий нижней конечности выше колена. В результате развивается некроз тканей стопы, а иногда и тканей голени. Чаще всего встречается некроз пальцев стопы. Нейроишемическая диабетическая стопа характеризуется нарушением иннервации, одновременно с недостаточным кровоснабжением конечности.
Расположение
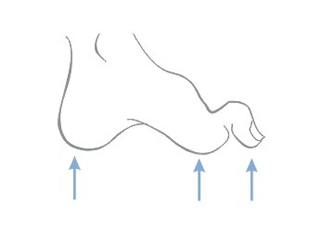
У больных с нейропатической диабетической стопой язвы локализуются в местах, где возможны частые повреждения, в основном это областьподошвы, плюсны, пятки и пальцев. Нейропатические язвы обычно безболезненны.
Дополнительно, в результате нейропатических расстройств, стопа подвергается деформации – становится более выгнутой, пальцы приобретают форму молоточков, изменяется даже способ ходьбы, а в точках стопы, где сконцентрированна чрезмерная нагрузка, образуются мозоли, которые впоследствии могут привести к образованию трудно заживающих ран и язв.
При ишемической диабетической стопе длительное кислородное голодание тканей приводит к их отмиранию: образуются отеки, язвы, некроз, трещины, деформируются ногти, отмирают мягкие ткани и вся стопа приобретает синюшный оттенок.
Как лечить
Лечение должен проводить эндокринолог, хирург, в том числе сосудистый хирург и травматолог-ортопед. В лечении важню роль играют медицинские сестры. Самое главное это поддержание нормального уровня глюкозы в крови.
Лечение должно быть комплексным.
Восстановление нормального кровотока в стопе осуществляют хирургическим путем – в суженные или закупоренные сосуды устанавливают стенты или протезы кровеносных сосудов. . Одновременно с хирургическим вмешательством обеспечивают контроль нормального уровня глюкозы в крови, назначают лекарственные препараты. Кроме инсулина и антибиотиков, пациент принимает лекарственные средства, которые восстанавливают нормальный кровоток в конечности и снижаюте вязкость крови, что приводит к заживлению раны. Также пациентом должна соблюдаться предписанная врачем диета.
Профилактика
Основную роль в профилактике образования диабетической стопы играет правильное лечение сахарного диабета, контроль и удержание нормального уровня глюкозы в крови.
После того, как у пациента обнаружен сахарный диабет, пациенту необходимо:
- бросить курить;
- осуществлять ежедневный уход за стопой и контроль и удержание нормального уровня глюкозы в крови
При возникновения патологических изменений в стопе следует как можно быстрее обратиться к врачу, чтобы предупредить возможную ампутацию нижней конечности.
Уход за стопами больных сахарным диабетом:
- ежедневный осмотр стоп, мытье в теплой (не горячей) воде, тщательное вытирание ног, особенно промежутков между пальцами;
- забота о ногтях, не следует стричь их слишком коротко;
- правильный подбор обуви – обувь должна быть достаточно просторная, соответствующего размера (пациенты с нейропатической диабетической стопой, со сниженным болевым порогом имеют склонность выбирать обувь на размер меньше), каблук должен быть низким и устойчивым, лучше, чтобы обувь была со шнурками;
- перед тем как надеть обувь, следует проверить нет ли внутри острых предметов, не загнуты ли стельки;
- следует носить неэластичные носки, изготовленные из натуральных материалов (эластичные затрудняют кровоток);
- не допускать чрезмерного намокания стоп, связанного с усиленной физической нагрузкой или нагреванием (например, электрическими грелками);
- не использовать мази для удаления мозолей, если этого не прописал лечащий врач.
При возникновения изменений, таких как, отек, изменение цвета, потеря чувствительности, следует как можно быстрее обратиться к врачу.
Нельзя пренебрегать даже малейшими порезами, трещинами на коже или ранами. В случае вышеперечисленных повреждений следует немедленно наложить стерильную повязку и обратиться к врачу. В случае, если рана не заживает сама, следует немедленно обратиться к врачу.
Причины возникновения
Причины образования язв голени дифференцированы, внутреннее сложные, возникают как осложнение некоторых заболеваний, практически всегда вызваны эндогенными причинами. Не подвергается сомнению, однако то, что самыми распространнеными причинами образования язв голени являются венозная гипертензия и артериальная недостаточность, а также хроническая венозная недостаточность. Другие возможные причины образования язв голени:
- артериальная гипертония: сосудистое воспаление кожи — ecrotic angiodermatitis – (синдром Марторелла)
- инфекции: воспаления мозга, туберкулез, пиодермия, проказа, укусы насекомых
- воспаления сосудов: узелковый периартериит, воспаление суставов ревматического характера
- гематологические расстройства: гемолитическая анемия, расстройства фибрина
- неврологические расстройства: воспаление серого вещества позвоночника, периферическая нейропатия (сахарный диабет)
- рак: язвы Marjolin, меланома, саркома Капоши
Образование:
- 75 % всех сосудистых язв голени возникает по причине венозной гипертензии — венозные трофические язвы
- 15% вследствии атеросклероза – смешанные язвы
- 10% артериальные трофические язвы
Венозные трофические язвы возникают при тяжелом нарушении венозного оттока по глубоким и поверхностным венам. Трофические язвы появляются на запущенных стадиях варикозной болезни, хронической венозной недостаточности и, как последствия, тромбофлебитов глубоких вен.
Клапаны сосудов регулируют кровоток таким образом, чтобы кровь двигалась только в направлении сердца. В случае повреждени или неправильной деятельности клапанов, кровь опять оказывается в нижней конечности. В основе развития язв лежит застой венозной крови, особенно в самых нижних участках нижних конечностей. Формируется, образно говоря венозное «болото», где кровь практически не двигается, но отдает весь свой кислород, и получает от тканей вредные отходы жизнедеятельности клеток. Таким образом, кожа не получает достаточного питания и накапливает токсичные вещества. Вены теряют эластичность, грубеют. Для лечения и профилатики требуется определить месторасположение венозной недостаточности.
Факторы риска:
- ожирение
- работа в сидячем или стоячем положении приводит к застою крови в нижних конечностях
- наследственность – наличие варикозного расширения вен у родителей
- возраст, наиболее подвержены заболеванию люди после 60 лет
- пол, согласно статистике, женщины наиболее подвержены заболеванию
- количество беременностей (чем больше, тем больше вероятность развития варикоза)
- запоры
- плоскостопие
- оральная контрацепция
- высокий рост
Симптомы
На начальном этапе венозной недостаточности: появляется чувство тяжести в ногах в вечернее время, появление так называемой паутинки и сосудистой сеточки. На следующим этапе развития болезни: отекают щиколотки, а потом и вся поверхность голени. Поначалу, отек проходит после ночного отдыха, а потом остается навсегда. Со временем развивается варикозное расширение вен. Хроническая венозная недостаточность. На этом этапе появляются: трофические изменения кожи, то есть изменения цвета, высыпания и затвердевания. Потом появляется зуд, высыпания, трещины на коже, что приводит к образованию трудно заживающих ран, называемых язвами голени.
Расположение
- Типические язвы голени образуются выше медиальной лодыжки.
- Язвы ишемические (артериальные) часто появляются на костяшках пальцев, стопах, пятках, или на передней поверхности голени.
- Язвы ревматические чаще всего охватывают боковую и заднюю поверхность голени, а также области голеностопа.
К кому обратиться?
Конечно, в первую очередь следует обратиться к терапевту, который должен направить нас к специалисту хирургу. В настоящее время лучшим методом диагностики венозной недостаточности является выполнение USG с цветным доплером.
Как лечить
В случаях язв голени, образованных в результате хронической венозной недостаточности, отечности лодыжек, нелеченного варикозного расширения вен, стандартом является комплексная модель лечения, включающая в себя:
- местное лечение раны- лечение повязками
- компрессотрепию – лечение эластичными бинтами или специальными компрессионными чулками
- фармакотерапия – лечение лекарствами
- и в крайнем случае ликвидацию венозного рефлюкса – хирургическое лечение
Целью местного лечения является ускорение очищения от некротической ткани и стимулирование процесса заживления. Целью консервативного лечения является минимизация проявления венозной гипертензии, восстановление венозного оттока, а потом и уменьшение отечности. Основой консервативного лечения является компрессотерапия. Она увеличивает местное гидростатическое давление и уменьшает давление в поврехностных венах, ограничивая транссудат с сосудов. Благодаря постепенному давлению, ускоряется кровоток в глубоких венах. Чрезвычайно важным элементом консервативного лечения является фармакотерапия. Лечение язв голени это трудный и длительный процес, и для того, чтобы он был менее дорогостоящим и более эффективным, необходимо тесное сотрудничество врача и пациента в сочетании с интенсивной, профессиональной терапией.
Профилактика
ДВИЖЕНИЕ СООТВЕТСТВУЮЩИЙ ВЕС Факторами, на которые человек имеет влияние являются ВЕС и ОБРАЗ ЖИЗНИ. ВЕС:
- сбросить лишний вес
ОБРАЗ ЖИЗНИ:
- повышенная физическая активность, особенно, прогулки, езда на велосипеде, плавание. Физическая активность приводит в движение так называемый „мышечный насос”. Сокращения мышц ног стимулируют венозный отток, проталкивая кровь в направлении сердца, кровь не застаивается.
- упражнения на месте работы, особенно если у Вас сидячая работа – использовать подножки, не находится длительное время без движения в сидячем или стоячем положении. Следует делать упражнения, для того, чтобы работали мышцы икры – например марширование на месте в стоячем положении, сгибание стопы, находясь в сидячем положении.
В случае расстройств микроциркуляции, можно использовать эластичные бинты или готовый компрессионный трикотаж:
- гольфы
- чулки
- колготки
и фармакологическое лечение – после консультации с врачом или фармацевтом.
Мария Т. Шевчик, почетный д.м.н.,
Отделение медицинского ухаживающего персонала хирургического колледжа им. Людвика Ридигера в Быдгоще УНК г. Торунь, Польша
В лечении язв, особенно их тяжелых форм, требуется общенаправленный и междисциплинарный подход к уходу за больным. Поскольку венозные язвы являются хроническими язвами, процесс их заживления труден и продолжителен и требует значительных затрат.(…)
Хроническая венозная недостаточность и венозные язвы
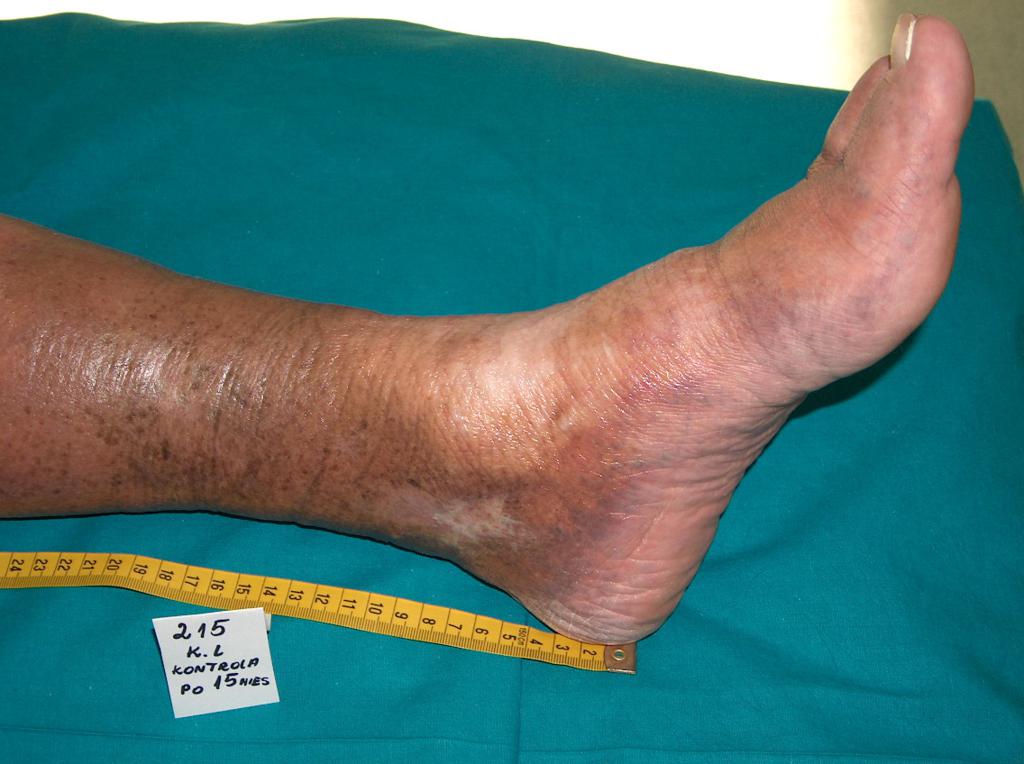
Примерно в 80 % случаев причиной язв голени является хроническая венозная недостаточность. Венозные язвы являются ее заключительным и наиболее тяжелым осложнением. В лечении язв, особенно их тяжелой формы, требуется общенаправленный и междисциплинарный подход к уходу за больным. Поскольку венозные язвы являются хроническими, процесс их заживления труден и продолжителен и требует значительных затрат. Обширные раны, незаживающие годами, часто приводят к скачкообразному ограничению подвижности, деформации стоп и к инвалидности (фотографии 1,2,3,4).
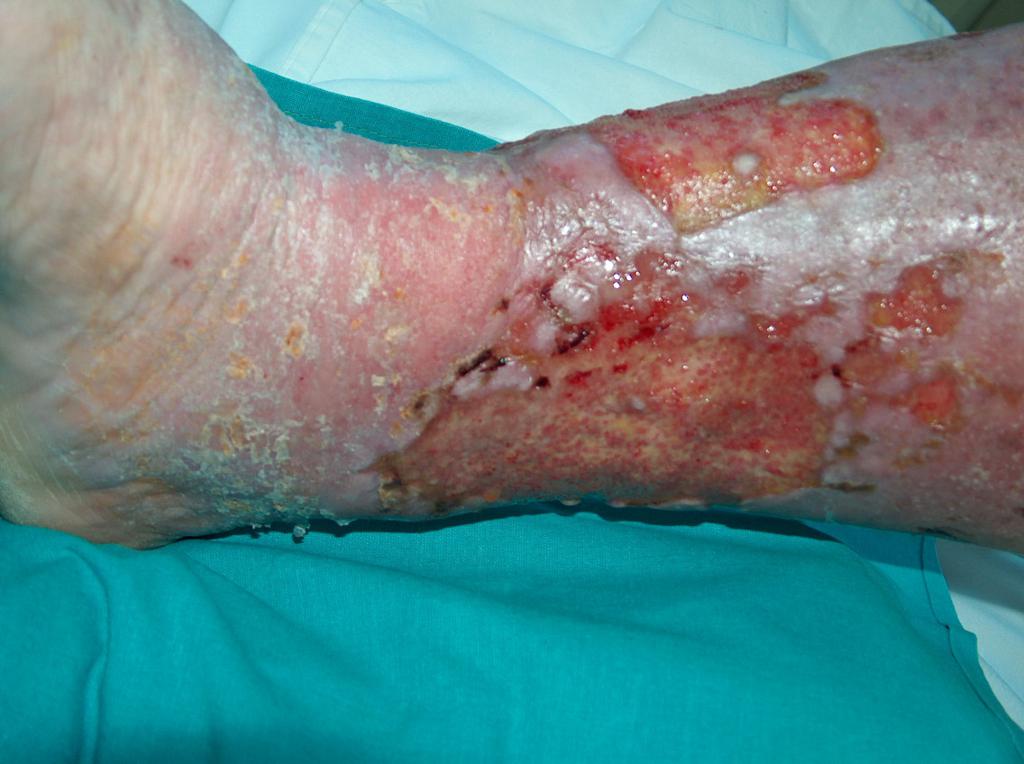
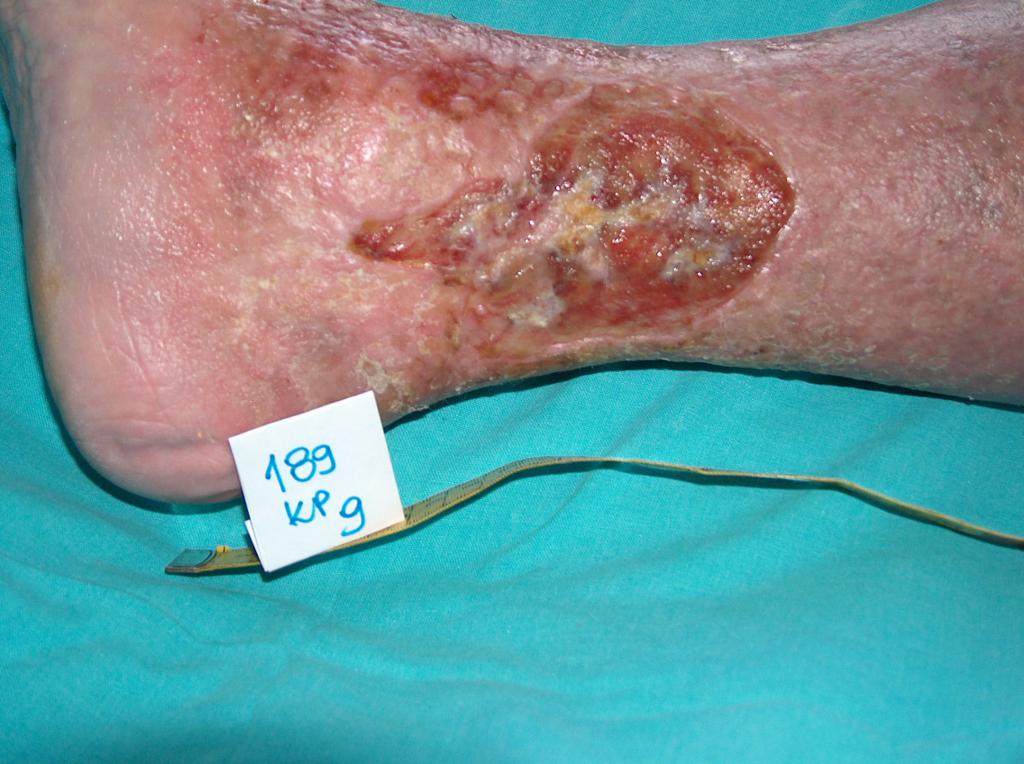
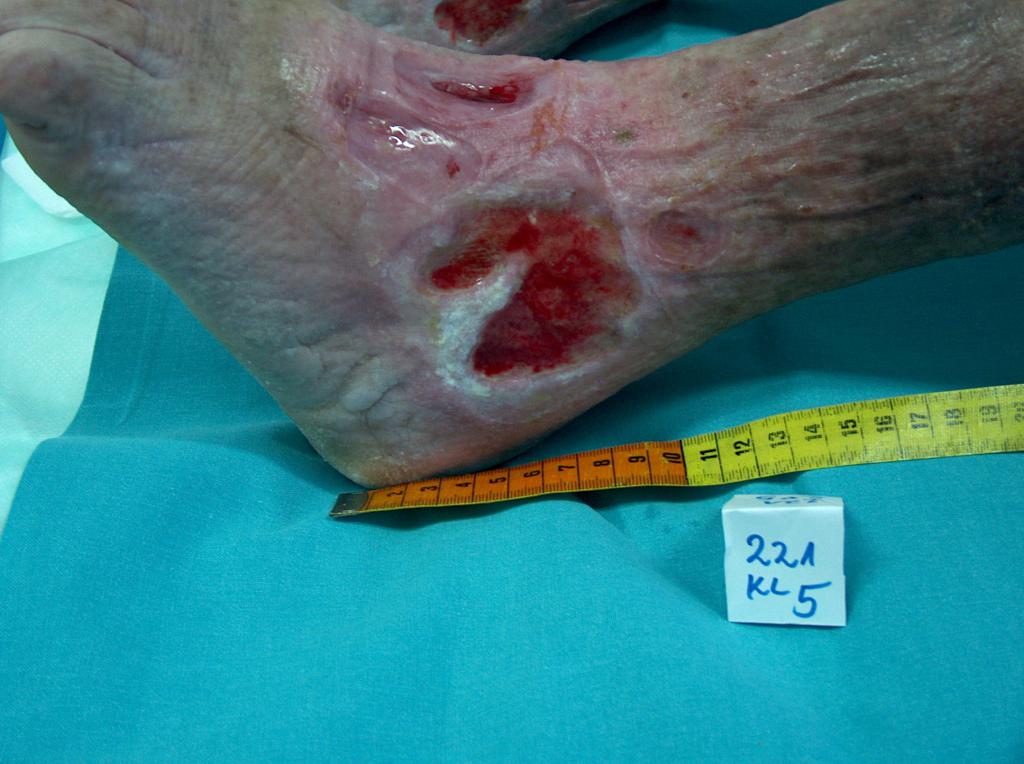
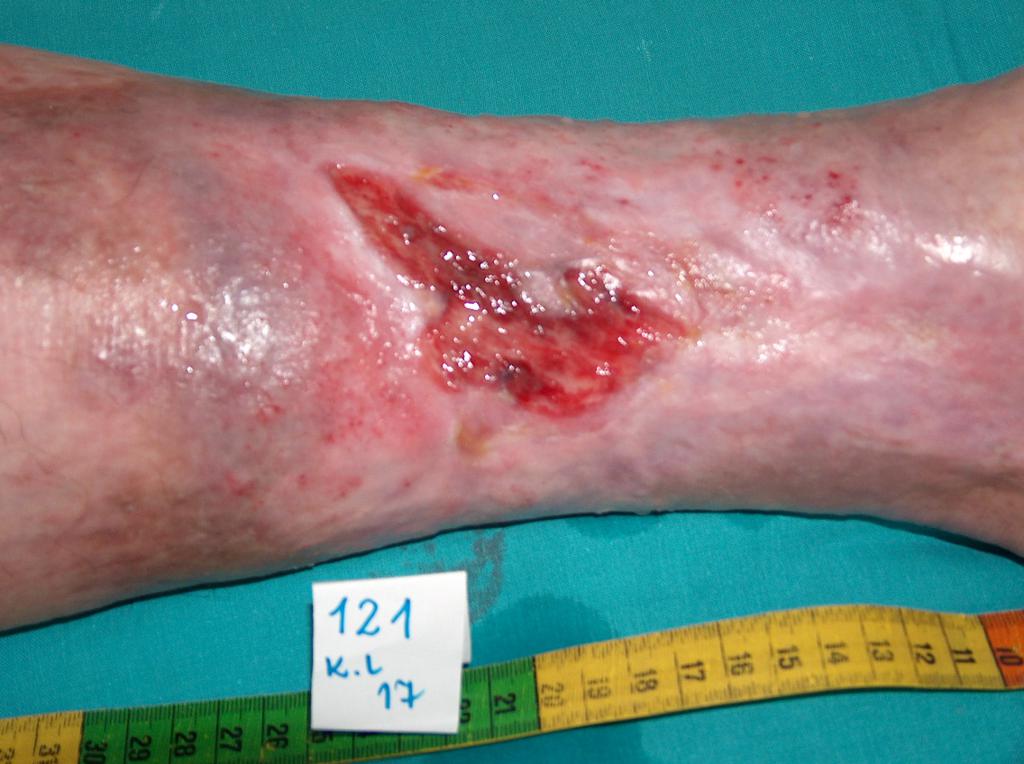
Первым этапом процедуры является диагностика и проведение УЗИ венозных сосудов с последующим лечением. Этиопатогенез, основную роль в котором играет венозная гипертензия, требует, в первую очередь, устранения или ограничения причинных факторов, поскольку причиной язв является нарушение кровообращения, приводящее к венозной гипертензии в пределах нижних конечностей. Они связаны с патологическими анатомическими и физиологическими изменениями, протекающими в несколько последующих этапов. Вначале происходит перегрузка сосудов, затем мешковидное или веретенообразное расширение их стенок в форме варикозных узлов. Сопутствующие изменения включают: уменьшение эластичности и проницаемости стенок кровеносных сосудов, недостаточность венозных клапанов, отток венозной крови и/или непроходимость магистральных сосудов (вследствие, например, тромбоза глубоких вен). Продолжительное высокое гидростатическое давление приводит со временем к росту проницаемости сосудов и проникновению экссудативной жидкости, а затем морфологических элементов за пределы сосуда. В так называемой гетровой области (чаще всего в медиальной области голени) происходят трофические изменения, вначале лишь в форме избыточной пигментации и обесцвечивания, а позже в форме воспаления, волокнистости и утончения кожной ткани. На почве этих изменений может развиться язва. Непосредственной причиной возникновения раны может быть, например, самостоятельный разрыв желвака или даже незначительная механическая травма.
Общепринятым стандартом консервативной терапии является применение компрессов. В дальнейшем осуществляется местное лечение с применением активных влажных и/или биологических повязок.
Компрессиотерапия
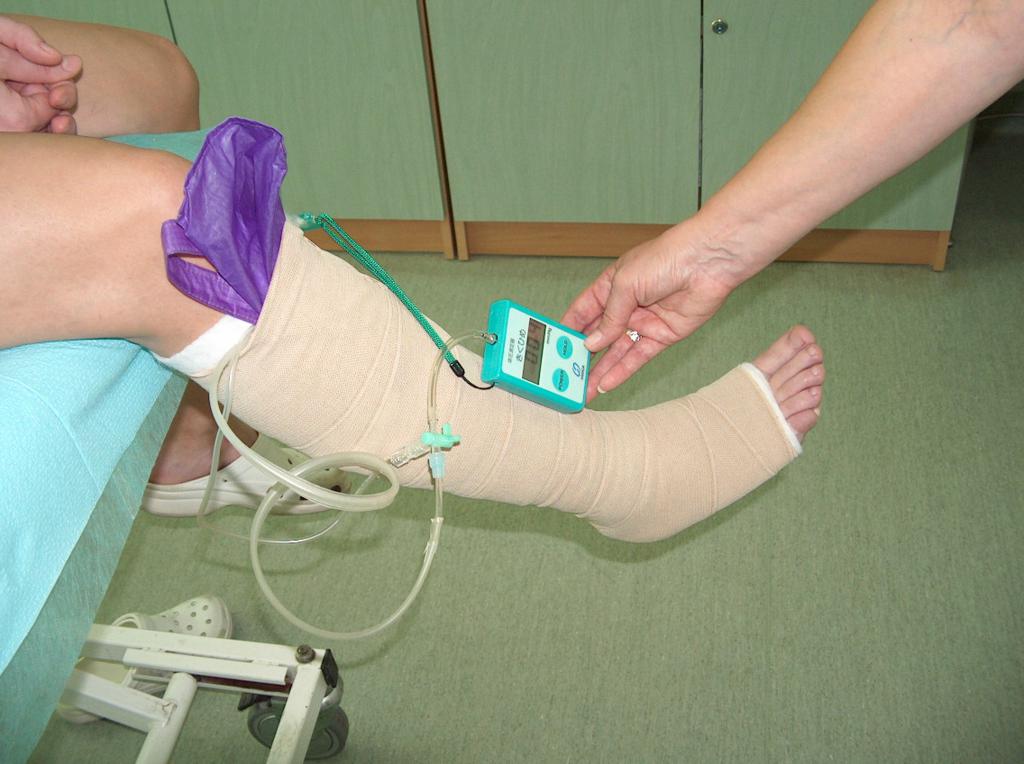
Основную роль в консервативном лечении играет компрессионная терапия, которая состоит в применении компрессионных повязок с индивидуальным подбором степени компрессиии. Это могут быть соответствующим образом подобранные (по давлению) эластичные бинты (повязки), а также готовые компрессионные изделия в форме чулок-гольфов, коротких и длинных чулок и колгот. Компрессионная терапия с применением бинтов зависит, в частности, от материала, из которого они изготовлены, а также способа бинтования конечности. Применение давления существенно снижает венозную гипертензию в поверхностных сосудах, улучшает эффективность мышечного насоса, снижает застой венозной крови и восстанавливает надлежащие гидростатические условия для оттока крови из сосудов. Компрессионная терапия окажется эффективной в том случае, если степень сжатия будет соразмеряться со степенью хронической венозной недостаточности, то есть недостаточности в системе поверхностных, перфорантных и глубоких вен. Для определения межповерхностного давления сжатия используют манометр Kikuhime. С помощью данного прибора обеспечивается необходимое давление. (Фот. 5.)
(из собственного архива автора)
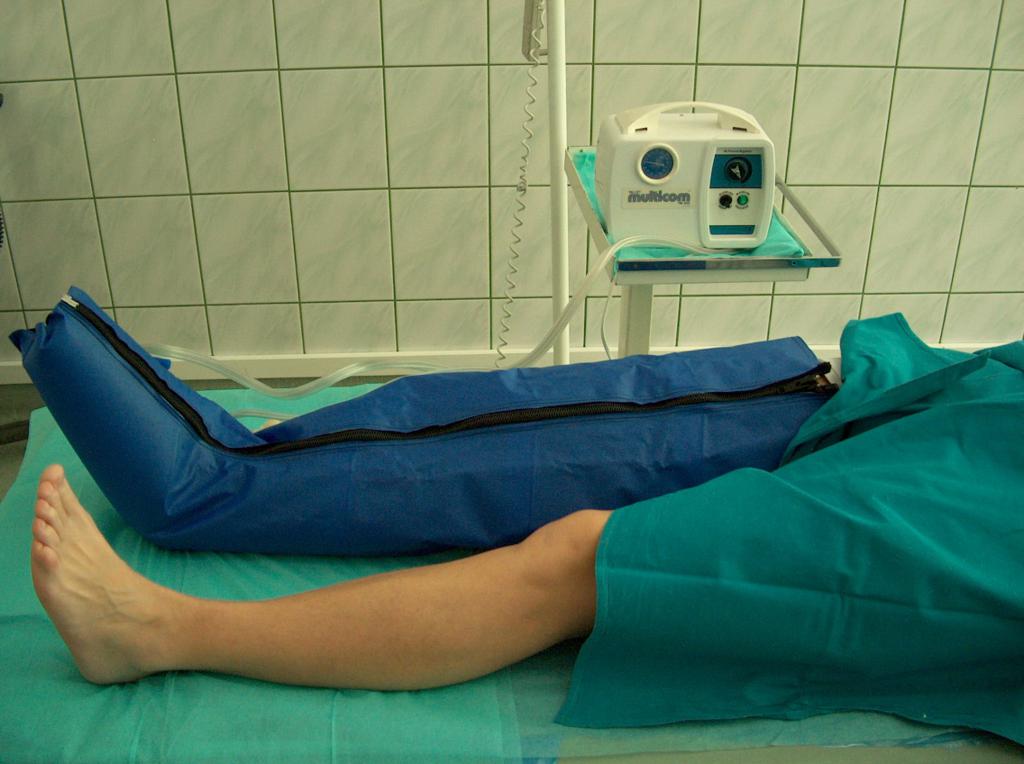
Аналогичных результатов можно достичь с помощью последовательного пневматического массажа (фото 6), а также мануального массажа, снижающего отечность и улучшающего возврат венозной крови в направлении сердца.
(из собственного архива автора)
Перед применением компрессионной терапии следует выполнить строгую оценку периферийного кровообращения. Применение компрессионной терапии у больного с нарушением артериального кровотока может привести к усилению ишемии, некрозу кожи и даже ампутации конечности. Поэтому перед применением компрессионной терапии необходимо провести Доплеровское исследование с определением плече-лодыжечного индекса (фото 7).
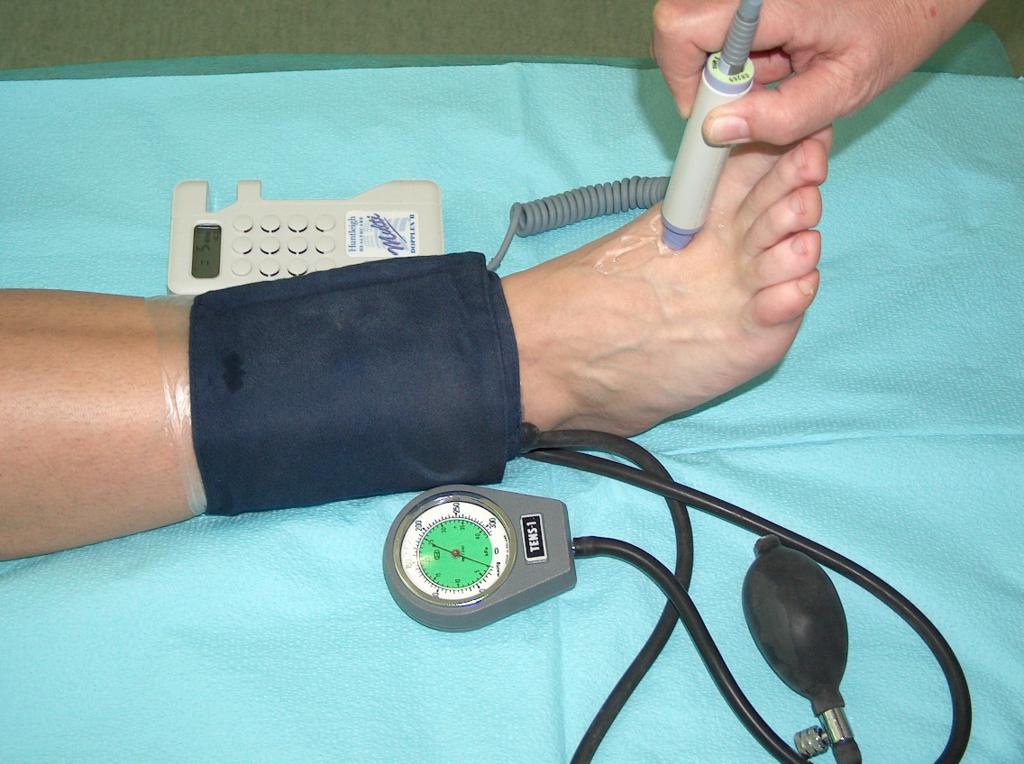
(из собственного архива автора)
Местные процедуры
Местные процедуры (параллельно с компрессионной терапией) включают, в частности, устранение некротизированной ткани и очищение раны, лечение раны во влажной среде, уход за кожей вокруг раны.
Загрязнения, поверхностный некроз, достигающий дермы, могут быть устранены как консервативным, например механическим, ферментным, аутолитическим, так и хирургическим способом. Если некротизированные ткани охватывают подкожные ткани, требуется немедленное хирургическое вмешательство, состоящее в удалении патологически видоизмененных тканей с помощью скальпеля и ножниц. Можно также подключить систему очистки VAC. Способ устранения некротизированной ткани определяется ее локализацией, расположением и глубиной изъязвления, количеством выделений в ране и общим состоянием больного. В выборе метода очищения большую роль играет тип и площадь структур, охваченных некрозом. Механическое очищение раны, равно как хирургическая обработка краев раны, приводит к немедленному устранению омертвевших компонентов. Аутолитическое очищение является естественным процессом, происходящим в правильно заживающей ране. Оно является результатом активности протеолитических ферментов и фагоцитов, которое может, как инициироваться, так и поддерживаться путем сохранения влажной среды на дне раны.
Небольшое усиление этих процессов в фазе очищения может потребовать введения в рану готовых протеолитических ферментов и применения ферментного очищения. Очищение раны и устранение некротизированной ткани снижает риск инфекции и развития местного заражения. Данная терапия нацелена на подготовку раны к дальнейшим процессам пролиферации, последующей стимуляции данных процессов и поддержания оптимальных условий, способствующих заживлению. Следует помнить, что венозные язвы весьма подвержены риску заражения. Заражение может быть вызвано различного рода микроорганизмами (вирусами, бактериями и грибами), но чаще всего этиологическим фактором являются бактерии, включая стафилококки, стрептококки, Pseudomonas и Escherichia coli. Размножаясь в ране, бактерии выделяют в ее ложе собственные метаболиты и токсины, уничтожая мигрирующие фибробласты и прорастающие сосуды, замедляя процесс заживления. При отсутствии контроля заражение может распространяться вглубь раны, инфильтрируя в соседние ткани, и даже приводить к развитию сепсиса.
Промывка дна раны раствором антисептического препарата дополнительно снижает риск инфекции и развитие заражения. Концентрация должна быть достаточной для антибактериального или бактериостатического воздействия, безопасной для здоровых тканей, не вызывать цитотоксического эффекта и не замедлять заживления. Только препарат, соответствующий вышеперечисленным требованиям, может наноситься непосредственно на поверхность раны (например, Октенисепт, содержащий смесь октенидина дигидрохлорид и феноксиэтанол в количествах, безопасных для кожи и слизистых оболочек). В обоснованных случаях применяется общая антибиотикотерапия, но не следует антибиотики применять местно. Для поддержания естественных процессов очищения и регенерации на чистую рану следует нанести специальную активную повязку, соответствующую требованиям метода лечения ран во влажной среде.
Лечение ран во влажной среде
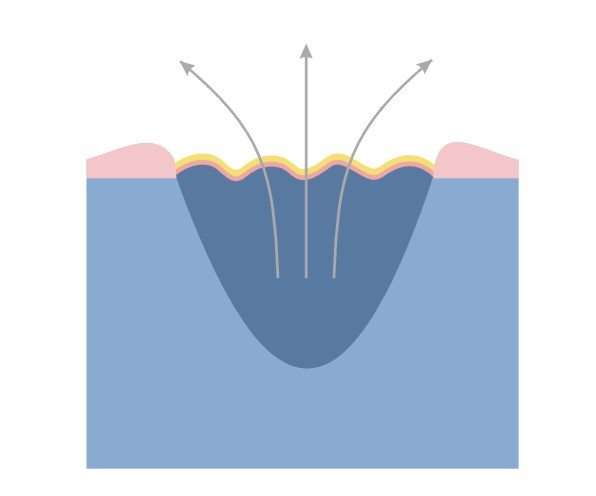
Параметрами «идеальной» повязки, разработанными на основании исследований Винтера (1962) и его последователей обладают специальные повязки нового поколения. Они поддерживают в ложе раны соответствующую влажность, которая предотвращает образование струпа и высыхание поверхности язвы. Влажная рана заживает вдвое быстрее и более равномерно, поскольку влажная среда стимулирует как пролиферацию, так и миграцию возникающих клеток, обеспечивая их оптимальную дифференциацию и неоваскуляризацию.
Параметры «идеальной» повязки, стимулирующие естественные процессы заживления, определены Тьюнером и др. в 1991 году:
- поддерживает влажную среду в ложе раны,
- обладает большой поглощающей способностью, впитывает избыточные выделения,
- не прилегает к поверхности раны, позволяя выполнять безболезненную и не травмирующую замену,
- защищает рану от проникновения болезнетворных микроорганизмов и внешних загрязнений,
- не токсична и не вызывает аллергии,
- поддерживает надлежащую температуру раны, близкую к температуре тела,
- поддерживает процесс лечения на каждом этапе заживления раны.
Повязки нового поколения, соответствующие указанным критериям, предлагаются в нескольких и предназначены для различных видов ран, отличающихся этиологией, стадией заживления, глубиной повреждения тканей, типом экссудата и наличием заражения. Повязки обладают дифференцированной способностью удерживать экссудат, выделение которого различно на отдельных стадиях заживления раны. Помимо внешней защиты и регулирования уровня влаги, на каждой стадии заживления повязка выполняет различные ответственные задачи.
Уход ха кожей
Процедура лечения при хронической венозной недостаточности в состоянии ослабленной защитной функции, и когда кожа нуждается в особо тщательном уходе должна быть сосредоточена на кондиционировании и регенерации естественного защитного барьера эпидермиса. Одним из важнейших действий, направленных на сохранность кожи, является поддержание чистоты тела, в том числе конечностей. Используемые в ходе гигиенических процедур моющие средства должны подбираться соответствующим образом и правильно применяться, особенно для данной группы больных. Моющие средства должны устранить загрязнения с поверхности тела и сократить количество микроорганизмов, которые на нем находятся, не нарушая защитный барьер кожи насколько это возможно. Поскольку липидная мантия обладает свойствами, связывающими загрязнения, а сама по себе вода не способна их устранить, необходимо, чтобы моющее средство содержало поверхностно-активное вещество, так называемый сурфактант. Рекомендуются мягкие моющие средства, содержащие примеси, модифицирующие кислотность продукта (например, фосфорную, лимонную кислоту, перекись водорода, триэтаноламин) и обогащенные «физиологичными» липидами, керамидами и увлажняющими факторами, которые как минимум позволяют частично скомпенсировать потерю липидов вследствие воздействия моющего средства.
(из собственного архива автора)
После тщательного мытья кожи рекомендуется нанести препараты, способствующие регенерации и повышающие уровень увлажненности эпидермиса. Для этого используются биологически индифферентные вещества, способствующие лечению и уходу за кожей, которые называют смягчителями. Благодаря увлажняющим свойствам, увеличивают содержание воды в роговом слое и улучшают биофизические характеристики эпидермиса (фото 8). Смягчители доступны в форме кремов, лосьонов, мазей и эмульсий различной консистенции, выполняющих одну и ту же задачу — увлажнение и/или придание эластичности сухой коже. Кремы и мази обычно наносят толстым слоем. Более легкая консистенция, например, лосьонов, позволяет наносить эти препараты более тонким слоем. Препараты, наносимые на чувствительную кожу, не должны содержать спиртов, металлов, отдушек и талька. В особых ситуациях они должны содержать исключительно гидрофильные компоненты, производимые на водной основе. При нанесении на кожу такие препараты быстро впитываются и после мытья не оставляют никаких следов.
Источники:
- Benbow M, Burg G, Comacho Martinez F, et al. Guidelines for the outpatient treatment of chronic wound and burns. Blackwell Science, Berlin-Vienna 1999; 12-21.
- Szewczyk MT, Jawień A.: Wybrane aspekty zachowawczego leczenia owrzodzeń żylnych. Część I: Kompresjoterapia. Postępy Dermatol. Alergol. 2005; XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, et al. Sustained compression and healing of chronic venous ulcers. Br Med J 1998; 298: 1159-61.
- Ciecierski M, Jawień A, Obraz kliniczny przewlekłej niewydolności żylnej. Przewodnik lekarza 2004; 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing. Nursing 1999; 29,11: 20–23.
- Szewczyk MT, Jawień A, Piotrowicz R. Leczenie owrzodzeń żylnych. Przewodnik lekarza 2004; 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. Zastosowanie kompresji w chorobach żył. Przewodnik lekarza 2004; 8(68): 58-64.
- Jawień A., Szewczyk MT.(red) Owrzodzenia żylne goleni. Wyd. Twoje Zdrowie. 2005.
- Jawień A., Szewczyk MT.(red) Kliniczne i pielęgnacyjne aspekty opieki nad chorym z owrzodzeniem żylnym. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. i wsp. Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous ulcers. Acta Angiol.2007 T.13; 2: 85-93
- Placek W. Rola podłoży i emolientów w profilaktyce i przywracaniu bariery naskórkowej. Dermatologia Estetyczna 1999; 4: 174-178.
- Korinko A. Yurick A. : Maintaining skin integrity Am J Nurs 1997 (2):40-44
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Sucha skóra – patogeneza, klinika i leczenie. Postępy Dermatologii i Alergologii 2003; XX,2: 98-105.
- Szewczyk MT, Jawień A. Zalecenia specjalistycznej opieki pielęgniarskiej nad chorym z owrzodzeniem żylnym goleni. Pielęgniarstwo Chirurgiczne i Angiologiczne 2007; 3(1): 95-129.
Причины возникновения
Пролежни — это повреждение кожи и глубоколежащих тканей в результате длительного или повторяющегося давления, которое приводит к ишемии тканей и возникновению некроза. Риск образования пролежня зависит от времени воздействия и силы давления — чем длительнее время давления или чем больше его сила, тем больше вероятность возникновения пролежня.
У здоровых людей длительное давление вызывает боль, которая заставляуе их менять положение тела.
У пациентов без сознания и обездвиженных лиц нет возможности непроизвольного уменьшения нагрузки на области тела, находящиеся под давлением и улучшения их кровоснабжения, поэтому они принадлежат к группе лиц с повышенным риском образования пролежней.
Патомеханизм возникновения пролежней:
- давление на мягкие ткани, вызванное с одной стороны костью, а с другой – постелью;
- трение поверхности тела о постьельное белье, например при использовании неправильной техники перемены позиции больного;
- боковые растягивающие силы, которые действуют непосредственно на тело больного.
Группы риска
Риск возникновения пролеженей особенно высок у пациентов без сознания и обездвиженных лиц, т.е. у лиц с ограниченной физической активностью, которые большую часть времени проводят в кровати или в инвалидном кресле.
Факторами, повышающими риск возникновения пролежней являются:
- возраст;
- масса тела;
- питание;
- недержание мочи и кала;
- состояние сознания;
- диабет;
- травмы и заболевания спинного и головного мозга;
- гормональная терапия.
Симптомы
Пролежни, в зависимости от степени развития болезни, делятся на 5 степеней:
- I СТЕПЕНЬ – кожные покровы не нарушены. Устойчивая гиперемия кожи, не проходящая после прекращения давления, микроциркуляция еще не нарушена.
- II СТЕПЕНЬ — поверхностное (неглубокое) нарушение целостности кожных покровов с распространением на подкожную жировую клетчатку. Стойкая гиперемия кожи, микроциркуляция нарушена, визуально определяется воспаление и отек тканей.
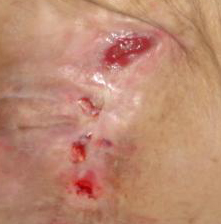
III СТЕПЕНЬ – разрушение кожных покровов вплоть до мышечного слоя с проникновением в мышцу. Формирование пузырей, края раны четкие, выражены отек и покраснение.
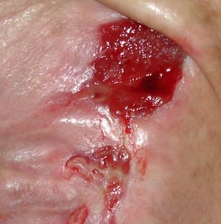
IV СТЕПЕНЬ – поражение всех мягких тканей. Может отсутствовать некроз и инфицирование, чистая, покрытая гранцуляциями рана. В некоторых случаях присутствует некроз подкожной жировой клетчатки и близлежащих тканей. Дно раны может быть покрыто некротическими массами.
V СТЕПЕНЬ – наличие некроза, наличие полости, обнажающей нижележащие ткани (сухожилия, вплоть до кости) – неприятный запах и большое количество экссудата гнойного характера, в ране находятся ткани в процессе разложения и некроза.
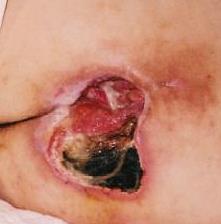
Расположение
Пролежни образуются в местах наибольшего давления при соприкосновении кожи с постелью. Чаще всего это область крестца, копчика, ягодиц, пятки или бедра.
На рисунках показаны места, где чаще всего образуются пролежни, при разных позициях больного в кровати.
К кому обратиться за помощью
Лечение пролежней следует проводить под контролем врача или медицинской сестры.
Иногда раны требуют хирургического лечения. В этом случае терапевт дает направление к хирургу.
Лечение пролежней это трудный и длительный процесс, чтобы он был менее дорогостоящим и эффективным необходимо тесное сотрудничество врача и пациента в сочетании с интенсивной, профессиональной терапией.
Как лечить
Лечение производится под контролем врача или медицинской сестры.
Лечение местное, то есть при помощи повязок. Также возможно назначение врачом медикаментозной терапии и, при необходимости хирургическое лечение.
Важным элементом лечения является соответствующий уход за пациентом:
- смена позиции – пациент не должен лежать на пролежнях
- ипользование противопролежневых матрасов
- подпорка тканей, находящихся под угрозой образования пролежней, специальными устройствами
- правильное питание и увлажнение больного
- контроль над сопутствующими заболеваниями
Наиболее эффективной формой лечения пролежней является использование так называемых специальных повязок, которые создают условия заживления раны во влажной среде.
Выбор соответствующей эффективной повязки должен быть основан на правильной идентификации процессов, происходящих в ране. Чтобы его облегчить можно пользоваться цветной матрицей классификации ран, основанной на наблюдении за явлениями, происходящими на очередных этапах заживления.
Матрица цветной классификации ран:
Черные раны
Раны с черным некрозом требуют:
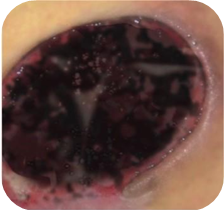
- обеспечения влажной среды;
- удаления некротической ткани для инициации процесса заживления раны.
Процесс заживления не начнется под толстым слоем некроза, поэтому необходимо удалить некротическую ткань. Предлагается два варианта удаления некротической ткани:
- хиррургическое очищение раны – механическое удаление некротической ткани, для получения доступа к здоровым тканям
- использование интерактивных повязок – использование интерактивных повязок – нанесение на рану специальной повязки, которая стимулирует процесс аутолиза, то есть натурального очищения раны. В этому случае рана очищается посредстовм ферментов, образованных клетками поврежденных тканей. Самые эффективные повязки в этой группе это гидрогелевые повязки, например Medisorb G.
Рекомендованные повязки для черных ран:
- Medisorb G — гидрогелевая повязка
Желтые раны
Желтые раны с расплывчатой зоной некроза требуют:
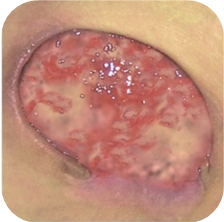
- сохранениявлажной среды;
- поглощения излишков экссудата вместе с остатками некротических масс.
Раны с расплывчатой зоной некроза характеризуются повышенным количеством отделяемого. Находящаяся на дне раны некротическая ткань находится в жидком состоянии. Такие раны представляют собой идеальную среду для размножения микроорганизмов, поэтому очень часто они инфицированы. Цель наложения повязки в этом случае: впитать как можно больше экссудата и некротической ткани, увлажнить сухой некроз, препятствовать высушиванию раны, защитить от вторичного повреждения.
Рекомендованные повязки для желтых ран (в зависимости от количества экссудата и глубины раны):
- Medisorb A — повязка из кальция-альгината – для поверхностных или глубоких ран со средним или обильным экссудатом
- Medisorb P – впитывающая повязка — для поверхностных ран со средним или обильным экссудатом
- Medisorb H – гидроколлоидная повязка — для поверхностных ран со средним или обильным экссудатом
Красные раны
С заметной зоной формирования грануляций требуют:
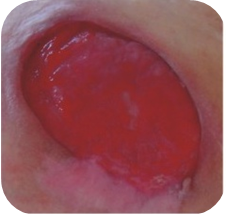
- сохранения влажной среды;
- защиты от вторичного инфицирования;
- контроль уровня выделения экссудата.
Помимо удержания влажной среды, такие раны требуют также защиты от возможного механического повреждения. Это особенно важно, потому что грануляция снабжена кровеносными сосудами и может быть легко подвержена повреждениям, которые замедляют процесс заживления и могут быть причиной инфекции. Следующий важный фактор это удержание необходимой температуры (приближенной к температуре тела), благодаря чему новые клетки могут развиваться достаточно быстро.
Рекомендованные повязки для красных ран (в зависимости от глубины раны и количества экссудата):
- Medisorb A — повязка из кальция-альгината – для поверхностных или глубоких ран со средним или обильным экссудатом
- Medisorb P – впитывающая повязка — для поверхностных ран со средним или обильным экссудатом
- Medisorb H – гидроколлоидная повязка — для поверхностных ран со средним или обильным экссудатом
Розовые раны
Розовые раны фазы эпителизации требуют:
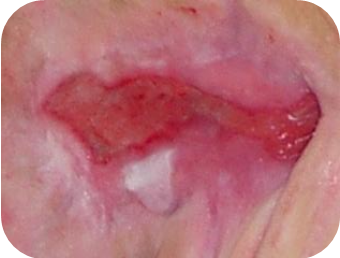
- удержания влажной среды
- защиты нежных тканей
Когда рана начинает покрываться эпителием, она требует защиты от высушивания, потертостей и других факторов, которые могут привести к повреждению новообразованных тканей.
Рекомендованные повязки для розовых ран (в зависимости от количества экссудата):
- Medisorb H — гидроколлоидная повязка — для поверхностных ран со средним или обильным экссудатом
- Medisorb F – пленочная повязка — при малом количестве экссудат
Анализ этапов заживления ран показывает, что раны, находящиеся на разных стадиях заживления, требуют различных условий, чтобы процесс лечения проходил успешно. Следует помнить, что кроме разных этапов заживления, требуется обратить внимание на глубину раны, наличие некротической ткани и количество отделяемого. Именно поэтому каждая рана требует индивидуально подобранной повязки, а иногда и нескольких повязок, которые будут сменяться в процессе лечения.
Ниже представлена таблица с факторами, которые могут замедлить заживление раны.
Таблица
Факторы, замедляющие заживление раны
| Замедляющий фактор | Причины | Оптимальные условия | Что происходит в оптимальных условиях |
| сухая среда | замедляет скорость процессов восстановления тканей раны | влажная среда | соответствующее количество отделяемого в ране: активизирует процесс натурального очищения раны, ускоряет процесс грануляции, гарантирует быстрый и правильный процесс эпидермизации |
| некротическая ткань | заживление раны возможно только после удаления некротической ткани, некроз может являться причиной для развития инфекции | очищение раны хиругическое/ аутолитическое | рана очищена, начинается процесс грануляции |
| инфекция | все защитные механизмы борются с инфекцией, процесс заживления замедляется | уничтожить инфекцию | рана очищена, начинается процесс заживления раны |
Профилактика
Основные правила профилактики:
- систематичекая смена позиции тела каждые 2 часа и уменьшение давления на места, подверженные риску образования пролежней — использвание противопролежневых матрасов;
- правильное питание;
- защита кожи при помощи соответствуюших «дышащих» средств – подгузников для взрослых, специализированных повязок– полиуретановых пленочных повязок, а также использование соответствующих средств по уходу за кожей
- контроль течения болезни и ее симптомами
Лечение ожогов степени II A/B
несчастный случай произошел: 12/09/2012
лечение закончено: 11/10/2012
- Волею судьбы пациент не обратился к врачу сразу же после несчастного случая. В течение 3 дней рана не была лечена. Таким образом рана выглядела после 3 дней от несчастного случая – 15/09/2012 – размер раны 65×50мм.
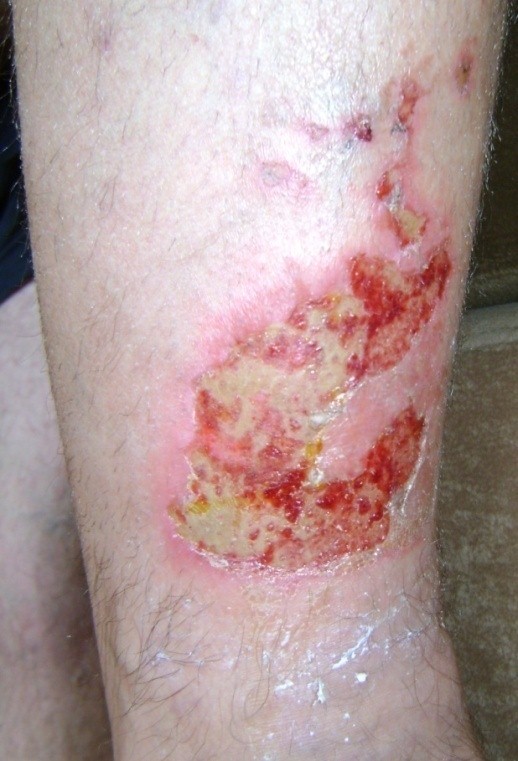
- 4 дня после несчатсного случая 16/09/2012 пацинет обратился за ммедицинской помощью. Врач нанес на рану мазь с антибиотиком и забинтовал поврежденное место висзозным бинтом Matovis. Повязка оставалась на ране 12 часов. В течение последующих 8 дней рана была открыта.
- Таким образом рана выглядела после 12 дней от несчастного случая 24/09/2012
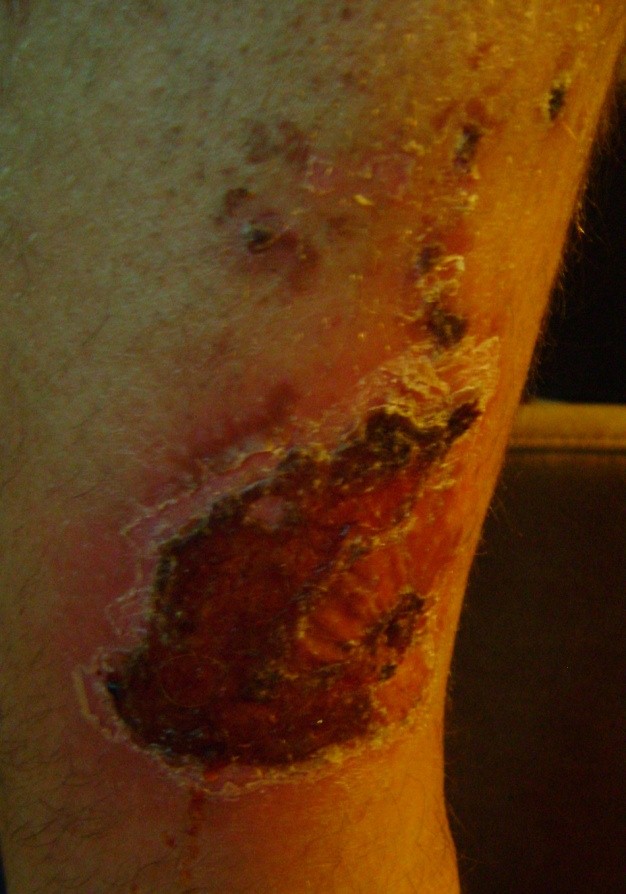
- На 13 день после несчастного случая — после консультации со специалистом – было начато лечение специализированными повязками Medisorb. 25/09/2012 вечером на рану была нанесена повязка в тюбике Medisorb G, а в качестве вторичной повязки Medisorb F. Таким образом смоделированная повязка оставалась на ране 48 часов. некротическая ткань была увлажнена, пациент почувствовал мурашки в ране.
- На 15 день после несчастного случая – 27/09/2012 повязка была удалена. На рану нанесли повязку Medisorb P. Края повязки были дополнительно защищены повязкой Medisorb F, чтобы пациент мог свободно принимать душ.
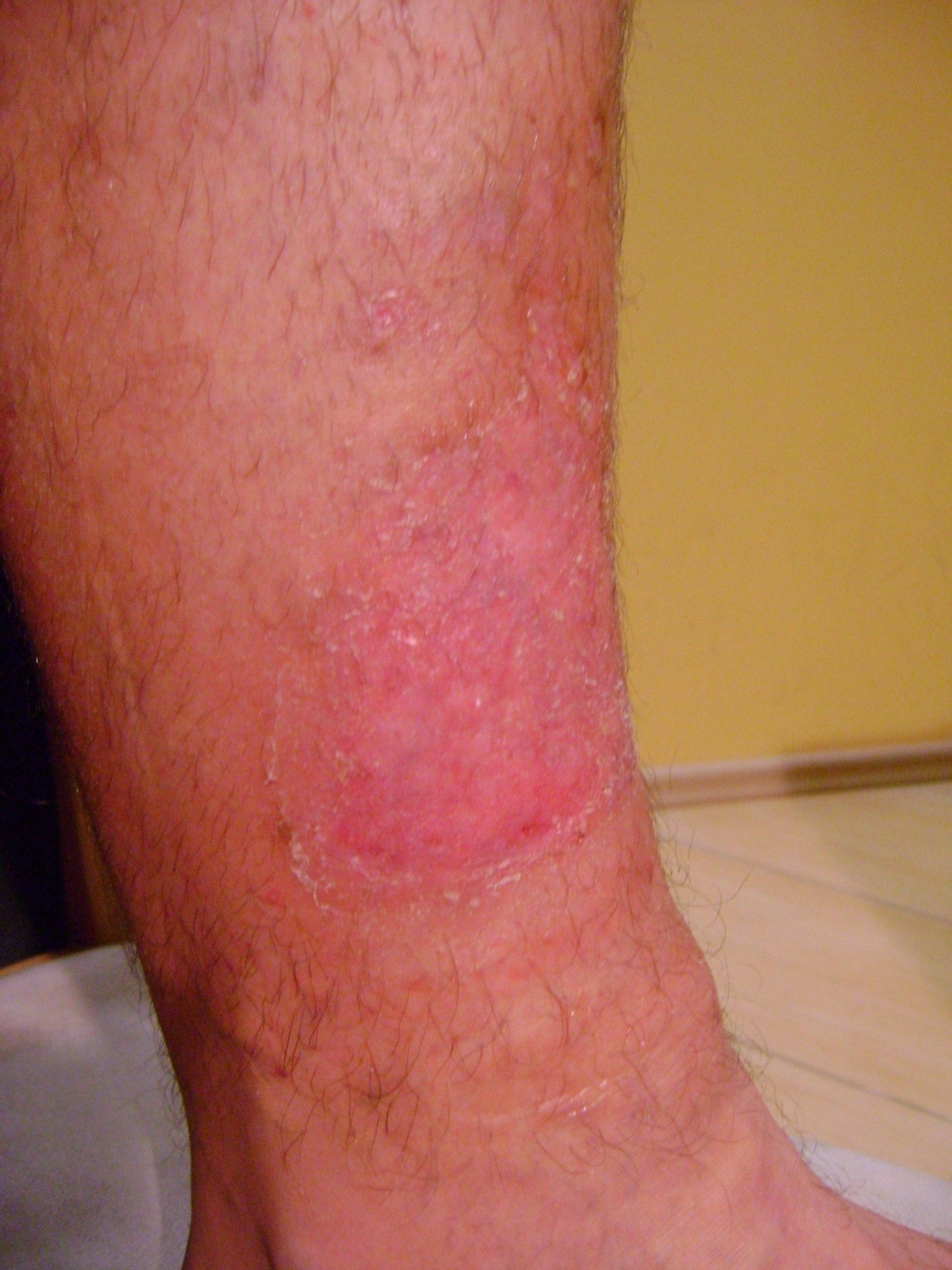
- После 7 дней – 04/10/2012 — удалена повязка Medisorb P. Вид раны:
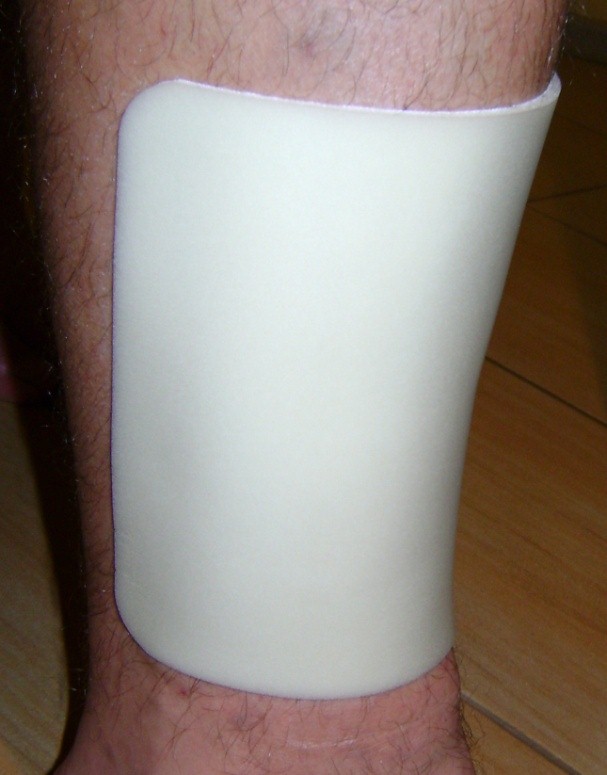
- 04/10/2012 — на последующие 7 дней пациент нанес на рану последующую повязку Medisorb P. Внимание: На этом этапе лечения раны хватило бы уже повязки Medisorb F.
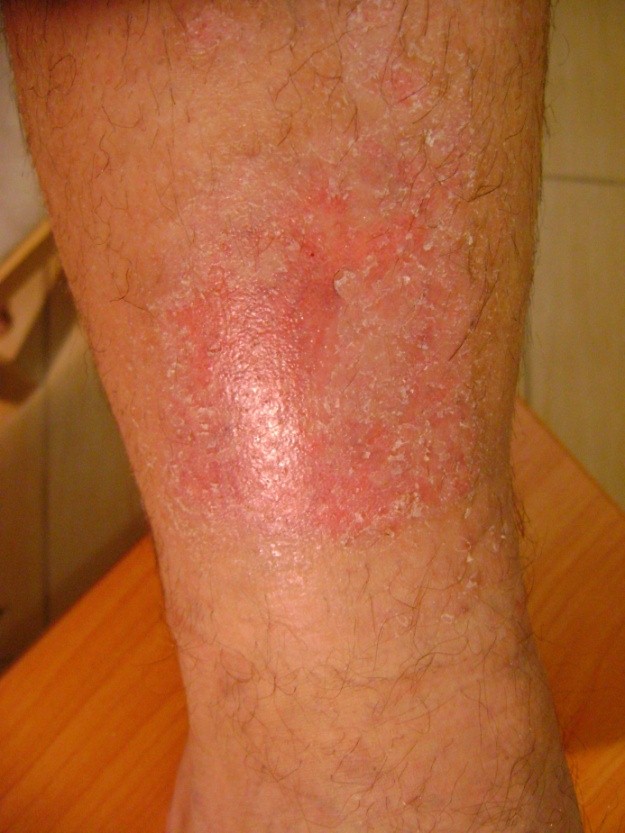
- 11/10/2012 — удаление повязки Medisorb P.
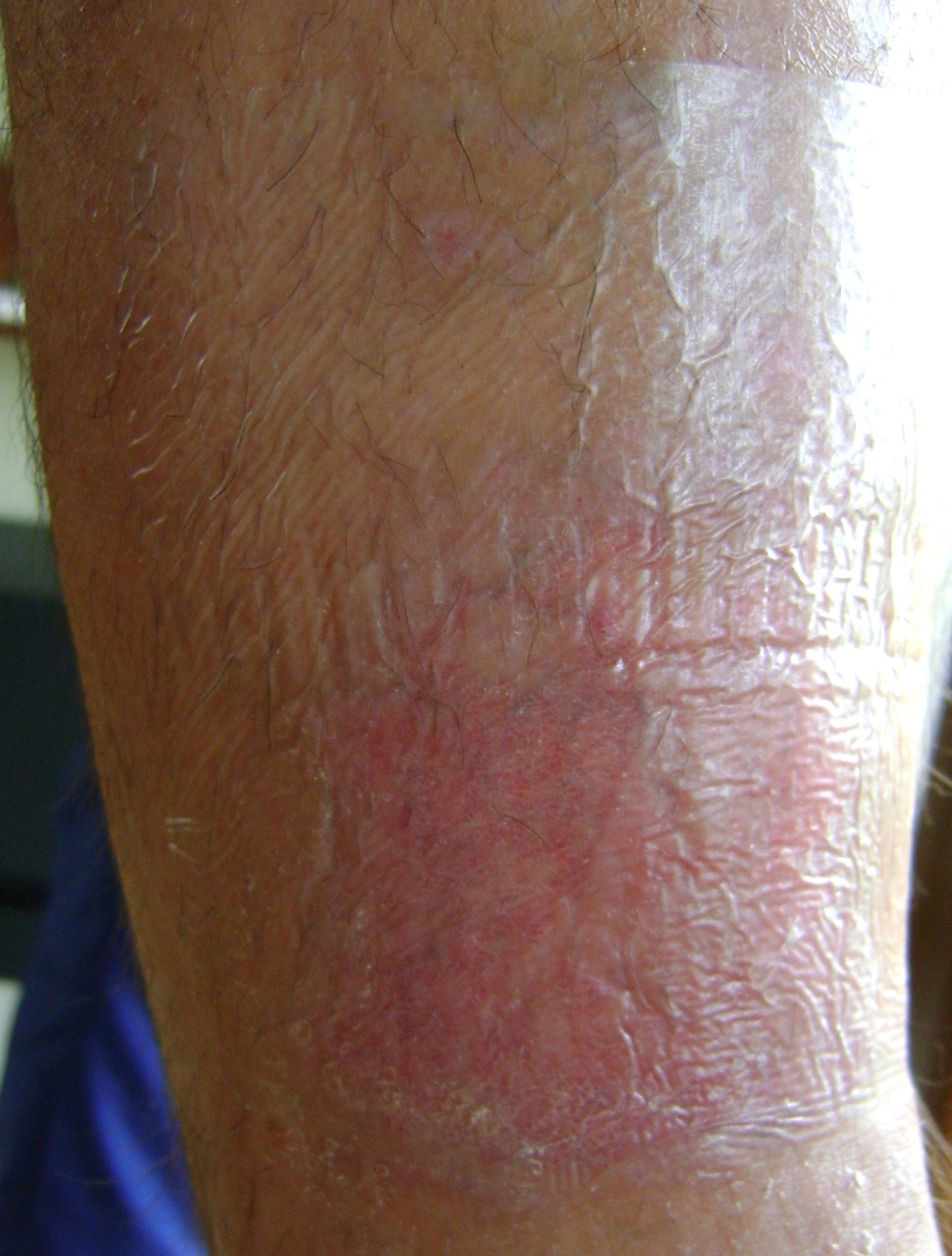
- 11/10/2012 на рану приклеена повязка Medisorb F для защиты свежеобразованной ткани от потертостей . Повязку сняли через 7 дней. Следующая повязка уже не требовалась.
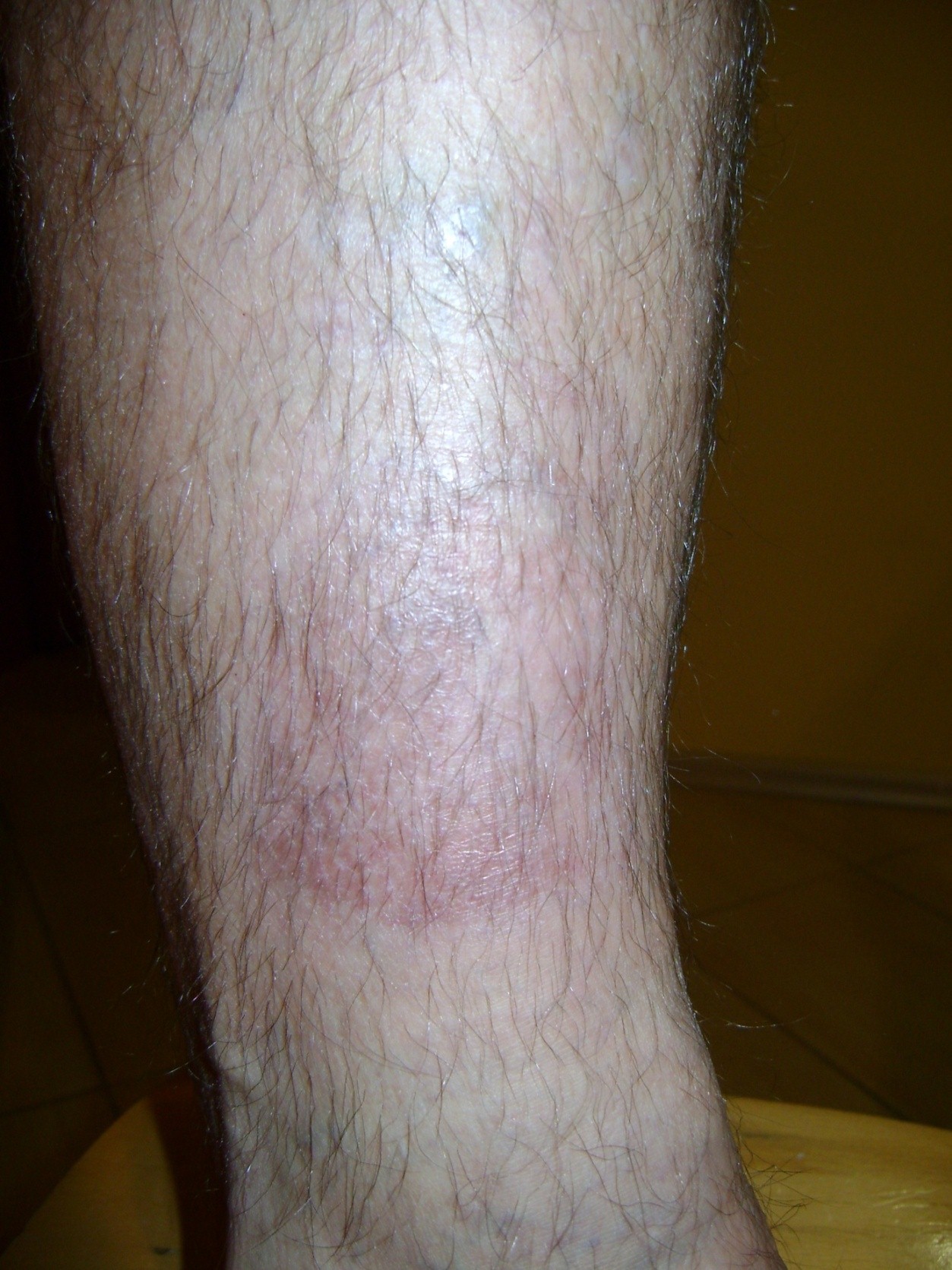 17/12/2012 – внешний вид места после раны.
17/12/2012 – внешний вид места после раны.

Выводы:
Послеожоговая рана IIa/b степени – размер раны 65ммx50мм. В течение 12 дней после несчастного случая рана была открыта, не перевязана, один раз использована мазь с антибиотикем. В течение 12 дней не было никакого эфекта в лечении. Рана покрылась сухим некрозом.
Лечение повязками начато на 13 день после несчастного случая. Лечение повязками начато через 13 дней после несчастного случая. Сначала, была нанесена гидрогелевая повязка Medisorb G и Medisorb F. Medisorb G должен быть растворить некроз и положить начало процессу лечения. Medisorb F был нанесен в качестве вторичной повязки. Рана с увлажненным некрозом была защищена впитывающей повязкой Medisorb P, заданием которой было впитать растворенную некротическую ткань. После 7 дней от нанесения на рану Medisorb P рана перешла в состояние эпидермизации. Medisorb F был наклеен на заключительным этапе только для защиты нежных тканей. Лечение специализированными повязками в общей сложности заняло 23 дня – однако, значительный эффект в лечении раны уже был заметен после 9 дней.
Для лечения специализированными повязками были использованы:
- 1 x гидрогелевая повязка Medisorb G 15г
- 3 x пленочные повязки Medisorb F 10cмx12cм
- 2 x полиуретановые повязки Medisorb P 10cмx10cм
Сумма, потраченная на лечение повязками — 40 злотых.
Видимый эффект лечения специализированными повязками наступил после 9 дней от начала лечения. После 3 месяцев от несчастного случая – никаких следов раны. Пациент уже забыл о несчастном случае.
Определение раны
Рана это нарушение анатомической целостности покровных или внутренних тканей по всей их толщине, а иногда также и внутренних органов, вызванное механическим, химическим или термическим воздействием. К ранам, образованным вследствии механического повреждения, относятся повреждения, резаные и колотые раны, раны, образованные после укусов, а также операционные или хирургические раны. К ранам, образованным в следствие термического или химического повреждения относятся все виды ожогов, термические, химические, лучевые и электрические. Одна из разновидностей ран – трудно заживающие раны, образованные в результате длительных патологических процессов. К трудно заживающим ранам относятся: пролежни (трофические язвы), язвы голени, нейропатические язвы, и язвы, образованные в результате лучевой терапии и онкологических процессов.
Типы заживления раны
1. Труднозаживающие раны – заживление посредством грануляции
Основные характеристики раны:
- значительная потеря эпителия;
- нельзя закрыть при помощи физических методов (хирургический шов, стягивание пластырем);
- длительное время заживления;
- лечение основано на процессах реконструкции тканей – грануляции заполняют тканевой дефект, формируется слой эпителия и рубец.
2. Острые раны –заживление первичным натяжением
Основные характеристики раны:
- формируется в результате травмы или вследствие операционного вмешательства;
- минимальная потеря тканей;
- края соединяются благодаря швам или с помощью пластыря.
Фазы заживления ран
Не существует одной универсальной повязки, которая бы одинаково хорошо подходила для каждого случая лечения ран.
Повязки осуществляют разные функции: очищение, впитывание и защита, часто они дополняют друг друга, но ни одна из них не может самостоятельно вылечить рану, переходящую на следующую фазу заживления:
- фаза воспаления
- фаза пролиферации (образование грануляций и эпителизация)
- фаза формирования и организации рубца
1. Фаза воспаления (появление экссудата)
Эта фаза является ответом организма на повреждение. Вследствие расстройства кровообращения, нарушения проницаемости капилляров, а также повышенной экссудации плазмы в межклеточное пространство. формируется отек тканей, внешне похожий на опухоль.
Функции повязки в этой фазе:
- гемостатическая — остановка кровотечения;
- увлажняющая — ускорение естественного очищения раны;
- впитывающая — устранение излишка экссудата;
- асептическая — предотвращение вторичного инфицирования.
2. Фаза пролиферации (формирование грануляций и эпителизация)
Грануляция – переход фазы воспаления в фазу пролиферации, контролируемый клетками воспаления (лейкоциты, фибробласты, макрофаги и др.).Макрофаги это клетки, стимулирующие рост фибробластов.
Фибробласты заполняют недостающий объем в поврежденных тканях.
Сужение раны – процесс заполнения раны грануляционной тканью. Большинство фибробластов заменяются миофибробластами. Сеть соединенных между собой миофибробластов стягивает края раны (0,6- 0,7 мм/сутки).
Сужение раны приводит к тому, что рубец имеет меньшую поверхность, чем первоначальная рана.
Эпителизация – новый слой эпителия, который необходим для того, чтобы рана полностью зажила.
Перемещение эпителиальных клеток с краев раны на зернистый слой, в результате образуется эпителий.
Функции повязки в фазе грануляции и эпителизации:
Грануляция:
- увлажняющая — поддержание влажной среды;
- впитывающая — впитывание излишка экссудата;
- защитная — защита от механического повреждения;
- асептическая — предотвращение вторичной инфекции.
Эпителизация:
- увлажняющая — поддержание влажной среды;
- защитная — защита нежного слоя эпителия во время смены перевязки.
3. Фаза формирования и созревания рубца
Созревание рубца – медленное изменение структуры рубцовой ткани, необходимое для того, чтобы рубец был менее заметным. Эта фаза может длиться месяцами, а иногда годами.
В случае, когда процесс рубцевания протекает неправильно используют:
- местные силиконовые повязки;
- компрессионную терапию эластичными бинтами или компрессионным трикотажем;
- хирургические процедуры;
- глюкокортикоидную терапию, лазер и криохирургию.
Функции повязки в фазе формирования и созревания:
- разглаживание рубца
- уменьшение видимости рубца на коже
- уменьшение размера рубца
Что представляет собой экксудат?
Экссудат — жидкость, накапливающаяся в тканях или полостях тела при воспалении, образуется вследствие нарушения проницаемости стенок сосудов и выхода из них составных частей крови. Появляется на первом этапе лечения раны. В прошлом экссудат называли «натуральным бальзамом».
В состав экссудата входит белок, лейкоциты, эритроциты, минеральные вещества, клеточные элементы.
Экссудат содержит:
- в 6 раз больше лейкоцитов, чем содержит кровь
- меньше глюкозы, но столько же минеральных веществ, что и в крови
- белки, включающие ферменты, необходимые для заживления раны
Фагоцитоз и ферментные реакции приводят к очищению раны и удалению поврежденных тканей.
Количество экссудата в ране, которая заживает в естественном темпе, со временем уменьшается. В ране, в которой процесс заживления затягивается, количество экссудата не уменьшается, и это является важным фактором при выборе повязки.
Информация:
Для создания наиболее эффективных условий заживления раны необходимо оптимальное количество экссудата, то есть поддержание так называемой влажной среды лечения.
Чрезмерное количество экссудата, как и его отсутствие, может спровоцировать замедление процесса лечения раны.
Поэтому так важно подобрать повязку, подходящую для лечения раны с определенным количеством экссудата. Если рана сухая, то повязка должна ее увлажнить, а если рана имеет слишком большое количество экссудата, то повязка должна его впитать.
Внимание:
Изменение цвета или характера экссудата может указывать на изменения состояния раны или появления воспалительного процесса/инфекции, в этом случае рану должен осмотреть квалифицированный специалист.
Таблица 1
Вид повязки и рекомендации использования при различном количестве экссудата
| Вид повязки | Количество экссудата | ||||
| отсутствует | небольшое количество | среднее количество | большое количество | среднее/большое количество | |
| Назначение повязки | увлажнить рану | удержать экссудат | собрать излишек экссудата | собрать излишек экссудата | отвод лишнего экссудата на вторичную повязку |
| гидрогель | √ | √ | |||
| полиуретановая пленка | √ | ||||
| гидроколлоид | √ | √ | |||
| полиуретановая пенка | √ | √ | |||
| альгинат | √ | √ | |||
| рассасывающиеся | √ | ||||
Модели лечения труднозаживающих ран
Традиционное лечение ран
В течениe столетий в лечении труднозаживающих ран были использованы материалы, которые высушивали рану.
Традиционный способ лечения ран основывался на использовании впитывающих повязок из марли, которые:
- обеспечивали впитывание чрезмерного количества экссудата
Но:
- не защищали рану от высушивания, что замедляло процесс лечения
- не обеспечивали достаточной защиты от факторов внешней среды, что могло привести к инфицированию раны
- прилипали к ране, что при смене повязки вело к повреждению новых тканей и причиняло боль пациенту
- обладали ограниченными абсорбирующими свойтсвами, что требовало частой смены повязки
Заживление ран в сухой среде все еще рекомендуется для острых ран, которые лечатся посредством первичного натяжения.
Современная модель лечения ран
С того момента, как была опубликована научная работа Георга Винтера, стало понятно, что раны заживают гораздо быстрей, если процесс заживления происходит во влажной среде, где поддерживается соответствующий уровень экксудата на поверхности раны. Принимая во внимание условия, в которых происходит лечение раны, эту концепцию назвали моделью ЗАЖИВЛЕНИЯ РАН ВО ВЛАЖНОЙ СРЕДЕ.
Согласно этой концепции, лечение ран заключается в закрытии заживающей раны с помощью специальной повязки, которая:
- удерживает соответствующий уровень влажности на поверхности раны
- начинает аутолитическую очистку раны
- термически изолирует рану
- обеспечивает длительную абсорбцию излишка экссудата
- не прилипает к ране
- обладает водостойкими свойствами и защищает рану от внешней среды
Характеристика идеальной повязки
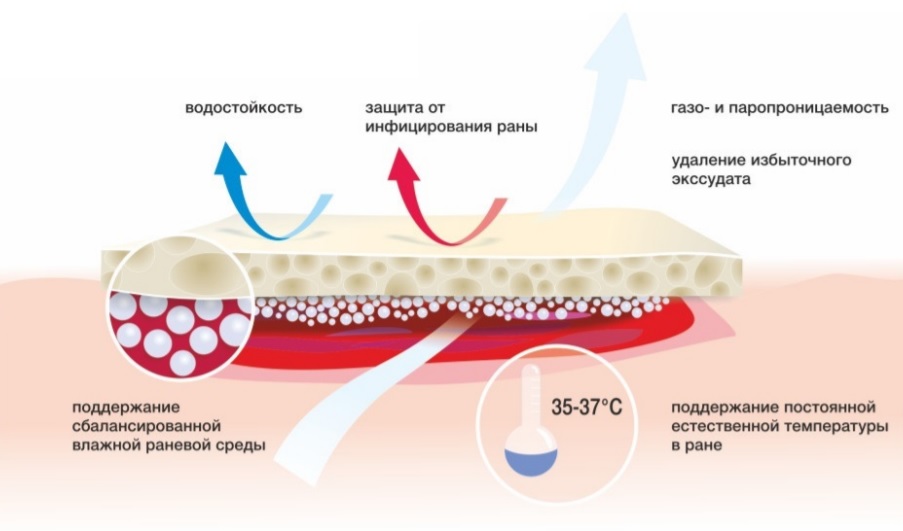
Заживление ран во влажной среде рекомендуется не только для трудно заживающих ран, но и для лечения обычных порезов, царапин, потертостей.
Ханна Шимкевич
Европейский центр долгосрочной опеки
Рана — это нарушение целостности кожи, которое может охватывать ткани и органы, расположенные глубже. Причиной возникновения раны могут быть внешние или внутренние факторы, связанные с физиологическими нарушениями. Площадь и глубина раны зависят от возбудителя, его интенсивности и места действия
 Классификация ран по причинам их возникновения:
Классификация ран по причинам их возникновения:
>> внешние причины:
- механическое воздействие (рубленые, колотые, огнестрельные раны, ушибленные)
- термическое воздействие (ожоги, обморожения)
- химическое воздействие (химические ожоги)
- электрическое воздействие (ожоги)
>> внутренние причины:
- изъязвления (язвы голени, пролежни, диабетическая стопа), например, вследствие дефекта кровообращения
Классификация ран по времени заживления:
- быстрозаживающие — менее 8 недель
- медленнозаживающие — более 8 недель
Классификация ран по способу заживления:
- острые раны – рубленные, хирургические, с ровными краями при незначительной потере тканей. Такие раны закрываются с помощью швов, скобок или повязок, их заживление происходит первичным натяжением примерно за 6–7 дней. Это наиболее благоприятный способ заживления, называемый первичным.
- хронические раны – раны с существенной потерей тканей и/или инфицированные. В данном случае края раны соединить невозможно. Данный тип раны заживает посредством гранулирования — за фазой воспаления следует фаза пролиферации, на которой потерянная ткань восполняется грануляциями. Этот процесс называется вторичным заживлением.
Вторичное заживление ран
Вторичное заживление происходит в случае обширных ран, в частности, пролежней, язв, а также ран с осложнениями, вызванными внешними факторами, как в случае осложнений хирургических ран. Процесс заживления можно разделить на три фазы:
- Воспаление (очищение)
- Пролиферация (грануляция)
- Созревание
Фаза воспаления характеризуется воспалительной реакцией и болями. Организм стремится уничтожить бактерии, проникшие в рану после нарушения целостности кожи. Возникает экссудат. Отмершие ткани организм выводит наружу или рассасывает. Рана покрывается сгустком крови, который защищает ее от микроорганизмов.
В фазе пролиферации уменьшается количество экссудата, сужаются сосуды, наступает грануляция — восполнение недостатка тканей и эпителизация — образование нового эпителия.
На фазе созревания происходит процесс перестройки уже заживленной раны, направленный на достижение прочности, наиболее близкой к прочности неповрежденной ткани.
Протекание процесса и время заживления зависит от ряда разнородных факторов: общего состояния пациента (возраста, метода питания и сопутствующих заболеваний), характера и расположения раны, способа ее закрытия, чистоты и времени с момента ее возникновения до обработки.